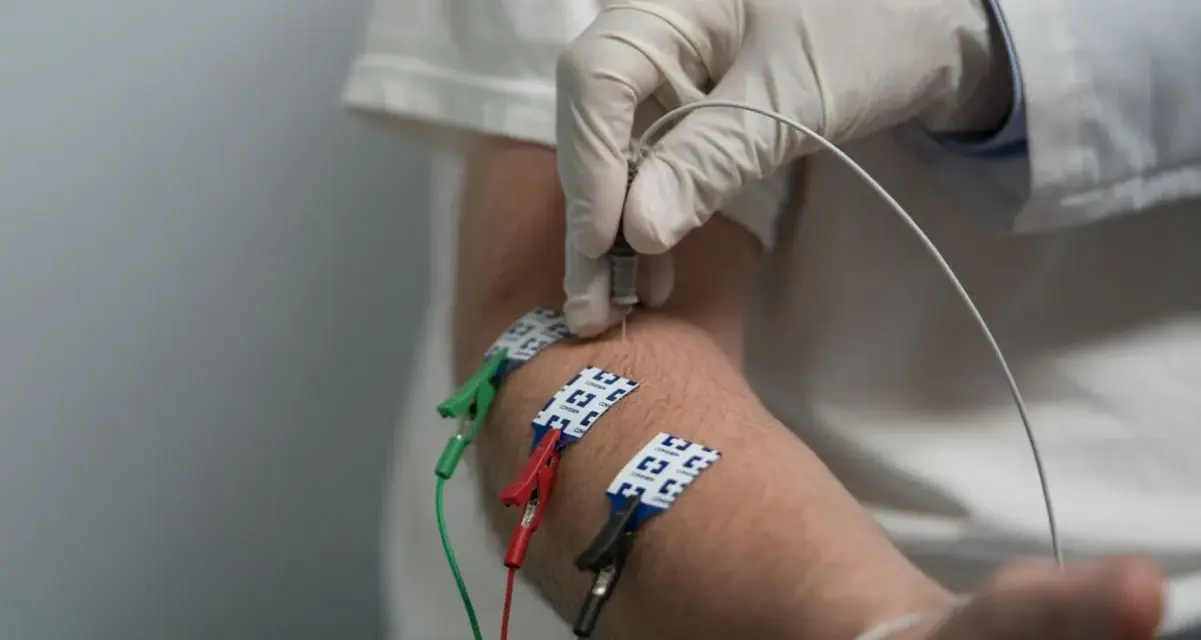
Elektromiografia (EMG) to specjalistyczne badanie diagnostyczne, które pozwala ocenić stan Twoich nerwów i mięśni. Jeśli otrzymałeś skierowanie na to badanie lub zastanawiasz się, czym ono jest, ten artykuł wyjaśni wszystkie kluczowe aspekty, pomagając zrozumieć jego cel i przebieg.
Elektromiografia (EMG) to badanie oceniające nerwy i mięśnie klucz do diagnozy wielu schorzeń neurologicznych
- EMG to badanie czynności elektrycznej mięśni i nerwów, składające się z elektroneurografii (ENG) oceniającej nerwy i właściwego EMG igłowego oceniającego mięśnie.
- Lekarz zleca je przy podejrzeniu uszkodzeń nerwów obwodowych, mięśni lub problemów z ich komunikacją, np. przy drętwieniu, osłabieniu, bólach czy zanikach mięśni.
- Pomaga diagnozować m.in. zespół cieśni nadgarstka, polineuropatie (np. cukrzycowe), rwę kulszową, miopatie, miastenię, SLA oraz tężyczkę.
- Badanie ENG polega na stymulacji prądem przez elektrody powierzchniowe, a EMG igłowe na wprowadzeniu cienkiej igły do mięśnia.
- Przygotowanie obejmuje umycie badanej skóry, brak kremów, luźne ubranie oraz poinformowanie o lekach (szczególnie przeciwzakrzepowych) i rozruszniku serca.
- Odczucia podczas badania są zazwyczaj tolerowane, choć stymulacja może powodować mrowienie, a wkłucie igły krótkotrwały dyskomfort.
Czym jest badanie EMG i dlaczego lekarz może je zlecić?
Elektromiografia (EMG) to zaawansowane badanie diagnostyczne, które pozwala nam, lekarzom, zajrzeć w głąb Twojego układu nerwowego i mięśniowego. Mówiąc najprościej, ocenia ono czynność elektryczną mięśni i nerwów, które te mięśnie unerwiają. Jest to kluczowe narzędzie, gdy podejrzewamy, że coś nie działa prawidłowo na linii "mózg-nerw-mięsień". Warto wiedzieć, że EMG zazwyczaj składa się z dwóch głównych, uzupełniających się części: elektroneurografii (ENG) oraz właściwego badania EMG igłowego.
Jaki jest prawdziwy cel badania? Co lekarz chce sprawdzić?
Głównym celem badania EMG jest zdiagnozowanie lub wykluczenie uszkodzeń nerwów obwodowych, chorób mięśni (miopatii) lub problemów z transmisją sygnału między nerwami a mięśniami, czyli tzw. złącza nerwowo-mięśniowego. Kiedy pacjent zgłasza pewne niepokojące objawy, to właśnie EMG często staje się dla mnie bezcennym narzędziem do postawienia trafnej diagnozy. Zazwyczaj kieruję na to badanie, gdy występują takie symptomy jak:
- Osłabienie siły mięśni trudności z podnoszeniem przedmiotów, wstawaniem, chodzeniem.
- Drętwienie i mrowienie często odczuwane w kończynach, mogące wskazywać na ucisk lub uszkodzenie nerwów.
- Bóle i kurcze mięśni nawracające, niewyjaśnione bóle lub bolesne skurcze.
- Niedowłady częściowa utrata zdolności ruchowej.
- Zaniki mięśniowe widoczne zmniejszenie objętości mięśni.
- Nadmierna męczliwość szybkie wyczerpywanie się mięśni po niewielkim wysiłku.
Kluczowa różnica: ENG a badanie igłowe kiedy które się stosuje?
Jak wspomniałem, badanie EMG to często tak naprawdę dwa badania w jednym. Elektroneurografia (ENG) to część, która koncentruje się na nerwach. Za pomocą elektrod powierzchniowych, przyklejanych do skóry, mierzymy, jak szybko i efektywnie nerwy przewodzą impulsy elektryczne. To pozwala nam ocenić ich stan i wykryć ewentualne uszkodzenia. Z kolei elektromiografia igłowa skupia się bezpośrednio na mięśniach. Tutaj używamy cienkiej elektrody igłowej, którą wprowadzamy do mięśnia, aby zarejestrować jego aktywność elektryczną zarówno w spoczynku, jak i podczas skurczu. ENG służy więc do oceny funkcji nerwów, natomiast EMG igłowe dostarcza informacji o kondycji samych mięśni oraz o tym, jak nerwy komunikują się z mięśniami.
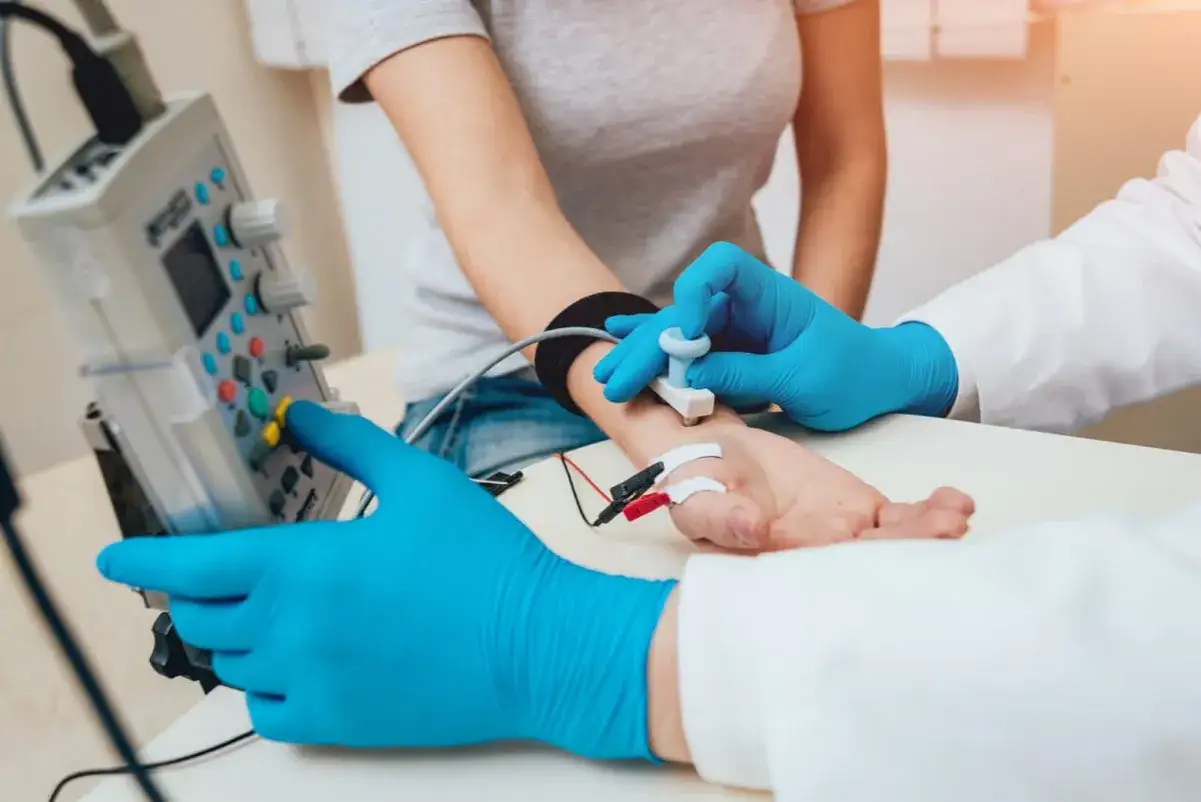
Kiedy wykonanie EMG jest kluczowe? Objawy i schorzenia
Sygnały alarmowe wysyłane przez nasze ciało, takie jak uporczywe drętwienie, mrowienie czy osłabienie mięśni, nigdy nie powinny być lekceważone. To właśnie te objawy często skłaniają mnie do zlecenia badania EMG. Dlaczego? Ponieważ są one bardzo często pierwszymi wskazówkami, że w układzie nerwowym lub mięśniowym dzieje się coś niepokojącego. Mogą świadczyć o ucisku nerwu, jego uszkodzeniu, a nawet o chorobie samego mięśnia. Wczesna diagnostyka jest tutaj kluczowa, ponieważ pozwala na szybkie wdrożenie leczenia i zapobieganie dalszym, często nieodwracalnym zmianom.
Od cieśni nadgarstka po rwę kulszową: Jakie choroby diagnozuje EMG?
Badanie EMG jest niezwykle wszechstronne i pomaga w diagnostyce szerokiego spektrum schorzeń. Oto niektóre z najczęstszych, w których EMG odgrywa kluczową rolę:
- Zespoły uciskowe: To schorzenia, w których nerw jest uciskany w określonym miejscu. Najbardziej znanym przykładem jest zespół cieśni nadgarstka, ale badamy również uszkodzenia nerwu łokciowego czy strzałkowego. EMG pozwala precyzyjnie zlokalizować miejsce ucisku i ocenić stopień uszkodzenia.
- Polineuropatie: Są to uszkodzenia wielu nerwów obwodowych, często o różnorodnych przyczynach. Mogą być wynikiem cukrzycy (polineuropatia cukrzycowa), chorób autoimmunologicznych (np. zespół Guillaina-Barrégo), boreliozy, niedoborów witaminowych czy toksyn. EMG pomaga określić typ uszkodzenia (aksonalne, demielinizacyjne) i jego rozległość.
- Radikulopatie: To uszkodzenia korzeni nerwowych, najczęściej spowodowane uciskiem przez przepuklinę dyskową w kręgosłupie. Klasycznym przykładem jest rwa kulszowa (ucisk korzeni nerwowych w odcinku lędźwiowym) lub rwa barkowa. Badanie EMG pozwala potwierdzić uszkodzenie korzenia i ocenić jego nasilenie.
- Choroby mięśni (miopatie): To pierwotne schorzenia samych mięśni, takie jak dystrofie mięśniowe czy zapalenia mięśni. EMG igłowe jest tutaj niezastąpione, ponieważ pozwala ocenić aktywność elektryczną włókien mięśniowych i odróżnić miopatię od problemów z nerwami.
Diagnostyka tężyczki: Czym jest i na czym polega próba ischemiczna?
Tężyczka to stan nadpobudliwości nerwowo-mięśniowej, często związany z zaburzeniami elektrolitowymi, zwłaszcza niedoborem magnezu i wapnia. Objawia się mrowieniem, drętwieniem, a nawet bolesnymi skurczami mięśni. Do jej diagnozy stosujemy specjalną formę badania EMG, zwaną próbą tężyczkową (ischemiczną). Polega ona na założeniu mankietu uciskowego na ramię, który na kilka minut odcina dopływ krwi do kończyny. W warunkach niedokrwienia, u osób z tężyczką, obserwujemy charakterystyczne wyładowania elektryczne w mięśniach, co potwierdza diagnozę. To bardzo specyficzne badanie, które wymaga odpowiedniego przygotowania.
Miastenia, polineuropatia, SLA rola EMG w diagnostyce poważnych schorzeń neurologicznych
Poza wymienionymi, EMG ma również ogromne znaczenie w diagnostyce poważniejszych i rzadszych chorób neurologicznych. W przypadku miastenii, choroby autoimmunologicznej atakującej złącze nerwowo-mięśniowe, EMG pozwala wykryć charakterystyczne zaburzenia transmisji sygnału. W polineuropatiach, niezależnie od ich różnorodnych przyczyn (toksyczne, metaboliczne, genetyczne), badanie to pomaga określić rozległość i charakter uszkodzenia nerwów. Natomiast w przypadku stwardnienia zanikowego bocznego (SLA), postępującej choroby neuronu ruchowego, EMG jest kluczowe do potwierdzenia rozległego uszkodzenia neuronów ruchowych, zarówno w częściach ciała objętych objawami, jak i tych pozornie zdrowych. W tych schorzeniach precyzyjna diagnoza za pomocą EMG jest fundamentem do wdrożenia odpowiedniego leczenia i monitorowania postępu choroby.
Przebieg badania EMG krok po kroku
Rozumiem, że perspektywa badania, zwłaszcza takiego, które wiąże się z impulsami elektrycznymi czy igłami, może budzić pewne obawy. Dlatego chcę szczegółowo opisać, czego możesz się spodziewać. Pierwszym etapem jest zazwyczaj elektroneurografia (ENG). Podczas tego badania, na Twoją skórę, wzdłuż przebiegu nerwu, przyklejamy niewielkie elektrody powierzchniowe. Następnie za pomocą specjalnego stymulatora podajemy krótkie, małe bodźce elektryczne. Te impulsy są na tyle słabe, by nie były szkodliwe, ale wystarczające, by pobudzić nerw. Odpowiadając na często zadawane pytanie: czy stymulacja prądem jest nieprzyjemna? Większość pacjentów opisuje to jako uczucie mrowienia, lekkiego pieczenia lub niewielkiego, szybkiego skurczu mięśnia. Jest to zazwyczaj dobrze tolerowane i trwa zaledwie ułamek sekundy dla każdego punktu stymulacji.
Etap 2: Badanie igłowe jak wygląda i czy jest się czego obawiać?
Drugi etap, czyli elektromiografia igłowa, to bardziej inwazyjna część badania, ale również niezwykle ważna. Polega ona na wprowadzeniu bardzo cienkiej, jednorazowej elektrody igłowej bezpośrednio do badanego mięśnia. Ta igła służy jako mikrofon, który rejestruje aktywność elektryczną mięśnia zarówno w spoczynku, jak i podczas wykonywania delikatnych ruchów, które poproszę Cię o wykonanie. Wkłucie igły jest często porównywane do zwykłego zastrzyku. Może wywołać krótkotrwały, ostry ból lub dyskomfort, ale szybko mija. Po wprowadzeniu igły do mięśnia, pacjenci zazwyczaj odczuwają jedynie niewielki ucisk. Ważne jest, abyś wiedział, że używamy sterylnych, jednorazowych igieł, co minimalizuje ryzyko infekcji.
Ile to wszystko trwa? Realny czas spędzony w gabinecie
Czas trwania badania EMG jest zmienny i zależy przede wszystkim od jego zakresu, czyli od tego, ile nerwów i mięśni musimy zbadać. Z mojego doświadczenia wynika, że zazwyczaj cała procedura zajmuje od 20 do 90 minut. W przypadku bardziej złożonych problemów neurologicznych, wymagających oceny wielu obszarów, badanie może potrwać nieco dłużej. Zawsze staram się jednak, aby było to jak najbardziej efektywne i komfortowe dla pacjenta.
Czy badanie EMG boli? Odpowiedź na najważniejsze pytanie
To jedno z najczęściej zadawanych pytań i rozumiem te obawy. Prawdą jest, że badanie EMG nie jest bezbolesne, ale odczucia są zazwyczaj tolerowane. Podczas elektroneurografii (ENG), czyli stymulacji nerwów prądem, możesz poczuć mrowienie, drętwienie lub szybki, niewielki skurcz mięśnia. To jest krótkotrwałe i większość pacjentów opisuje to jako nieprzyjemne, ale do zniesienia. Natomiast badanie igłowe, jak sama nazwa wskazuje, wiąże się z wkłuciem cienkiej igły w mięsień. To odczucie jest porównywalne do zastrzyku może wywołać krótkotrwały, ostry ból lub dyskomfort. Po wprowadzeniu igły, ból ustępuje, a Ty możesz odczuwać jedynie ucisk. Staram się zawsze wykonywać to badanie z największą delikatnością i empatią, a pacjenci zazwyczaj dobrze sobie z nim radzą.
Co można odczuwać po zakończeniu badania i jak długo?
Po zakończeniu badania EMG, większość pacjentów odczuwa minimalny i krótkotrwały dyskomfort. W miejscu wkłucia igieł możesz zauważyć niewielkie zaczerwienienie, a czasem mały siniak, podobnie jak po pobraniu krwi. Może wystąpić także delikatna tkliwość mięśni, która szybko ustępuje. Zazwyczaj nie ma potrzeby specjalnego rekonwalescencji, a pacjenci mogą od razu wrócić do swoich codziennych aktywności. Jeśli jednak odczuwasz silniejszy ból lub inne niepokojące objawy, zawsze warto skonsultować się z lekarzem.
Jak przygotować się do badania EMG? Prosta checklista
Odpowiednie przygotowanie do badania EMG jest proste, ale bardzo ważne, aby zapewnić jego skuteczność i komfort. Oto lista rzeczy, o których powinieneś pamiętać:
- Higiena skóry: Przed badaniem dokładnie umyj badaną część ciała (np. rękę, nogę) wodą z mydłem. Czysta skóra ułatwia przewodzenie impulsów elektrycznych i zmniejsza ryzyko artefaktów.
- Unikaj kosmetyków: W dniu badania nie stosuj na badaną skórę żadnych kremów, balsamów, maści czy olejków. Mogą one tworzyć barierę utrudniającą prawidłowe działanie elektrod.
- Luźne ubranie: Załóż luźne, wygodne ubranie, które łatwo będzie można podwinąć lub zdjąć, aby zapewnić swobodny dostęp do badanych kończyn lub innych obszarów ciała.
- Ciepło: Staraj się, aby badana kończyna była ciepła. Niska temperatura ciała może wpływać na przewodnictwo nerwowe i zafałszować wyniki.
Leki, o których musisz poinformować lekarza (szczególnie przeciwzakrzepowe!)
Przed przystąpieniem do badania bezwzględnie musisz poinformować mnie o wszystkich lekach, które aktualnie przyjmujesz. Szczególnie ważne są tutaj leki przeciwzakrzepowe, takie jak Acenocumarol, Warfin, Xarelto, Pradaxa czy Eliquis. Ich przyjmowanie może zwiększać ryzyko krwawienia po badaniu igłowym. Czasami konieczne jest ich odstawienie lub modyfikacja dawki na kilka dni przed badaniem zawsze decyduje o tym lekarz prowadzący. Równie istotne jest poinformowanie o wszczepionym rozruszniku serca, ponieważ wymaga to szczególnej ostrożności podczas badania ENG.Specjalne zalecenia przed próbą tężyczkową: odstawienie suplementów
Jeśli masz mieć wykonaną próbę tężyczkową, czyli specjalną formę badania EMG do diagnozy tężyczki, pamiętaj o bardzo ważnym zaleceniu: na kilka dni przed badaniem należy odstawić wszelkie preparaty zawierające wapń i magnez. Suplementy te mogą maskować objawy tężyczki i wpłynąć na wynik badania, czyniąc go mniej wiarygodnym. Zawsze upewnij się u lekarza, ile dokładnie dni przed badaniem powinieneś zaprzestać ich przyjmowania.
Bezpieczeństwo przede wszystkim: Kto nie powinien wykonywać EMG?
Choć badanie EMG jest generalnie bezpieczne, istnieją pewne sytuacje, w których jego wykonanie jest przeciwwskazane lub wymaga szczególnej ostrożności. Moim priorytetem jest zawsze Twoje bezpieczeństwo, dlatego zawsze dokładnie zbieram wywiad przed badaniem.
-
Bezwzględne przeciwwskazanie:
- Wszczepiony kardiowerter-defibrylator: Obecność tego urządzenia stanowi bezwzględne przeciwwskazanie do wykonania badania EMG ze względu na ryzyko zakłócenia jego pracy przez impulsy elektryczne.
-
Względne przeciwwskazania (wymagające ostrożności i konsultacji):
- Ciąża: W przypadku kobiet w ciąży badanie EMG jest wykonywane tylko w uzasadnionych przypadkach i z zachowaniem szczególnej ostrożności, minimalizując ekspozycję na impulsy elektryczne.
- Stymulator (rozrusznik) serca: Podobnie jak w przypadku kardiowertera, stymulator serca wymaga dużej ostrożności. Badanie ENG może być wykonane, ale z zastosowaniem zmodyfikowanych parametrów, aby nie zakłócić pracy rozrusznika.
- Przyjmowanie leków przeciwzakrzepowych: Jak już wspomniałem, leki te zwiększają ryzyko krwawienia po badaniu igłowym. W niektórych przypadkach konieczna jest ich czasowa modyfikacja lub odstawienie po konsultacji z lekarzem prowadzącym.
Ryzyko powikłań czy jest realne?
Wielu pacjentów obawia się powikłań po badaniu EMG. Mogę Cię uspokoić: badanie EMG jest generalnie bezpieczne, a ryzyko poważnych powikłań jest minimalne. Najczęściej występujące "powikłania" to niewielkie siniaki, zaczerwienienia lub tkliwość w miejscu wkłucia igły, które szybko ustępują. Ważne jest, abyś przestrzegał zaleceń przed badaniem i poinformował mnie o wszystkich istotnych kwestiach zdrowotnych, takich jak przyjmowane leki czy obecność rozrusznika serca. Dzięki temu możemy zminimalizować wszelkie potencjalne ryzyko i zapewnić Ci bezpieczny przebieg badania.
Co dalej po badaniu? Interpretacja wyników i kolejne kroki
Zazwyczaj pacjent otrzymuje wyniki badania EMG bezpośrednio po jego zakończeniu. Jest to dla mnie bardzo ważne, ponieważ pozwala na natychmiastowe omówienie wstępnych wniosków. Interpretacją wyników zajmuje się specjalista wykonujący badanie najczęściej jest to neurolog lub neurofizjolog kliniczny. On ocenia zarejestrowane zapisy elektryczne i sporządza szczegółowy opis, który jest następnie przekazywany Tobie i Twojemu lekarzowi kierującemu.
Przeczytaj również: Ból brzucha u dziecka: Czy to IBS? Diagnostyka i badania.
Od diagnozy do leczenia: Co oznacza Twój wynik dla dalszej ścieżki terapeutycznej?
Wynik badania EMG to nie tylko zbiór cyfr i wykresów. To kluczowy element w procesie diagnostycznym, który pozwala lekarzowi na postawienie trafnej diagnozy, a co za tym idzie na zaplanowanie dalszej, odpowiedniej ścieżki terapeutycznej. Dzięki precyzyjnym informacjom o stanie Twoich nerwów i mięśni, możemy dobrać najbardziej skuteczne metody leczenia, rehabilitacji, a w niektórych przypadkach nawet zaplanować interwencję chirurgiczną. To właśnie dzięki EMG jesteśmy w stanie zindywidualizować podejście do Twojego problemu i dążyć do jak najlepszych rezultatów zdrowotnych.
Badanie w ramach NFZ czy prywatnie? Porównanie kosztów i czasu oczekiwania
Decyzja o tym, czy wykonać badanie EMG w ramach NFZ, czy prywatnie, często zależy od pilności sytuacji i możliwości finansowych. Oto krótkie porównanie:
| Kryterium | NFZ | Prywatnie |
|---|---|---|
| Wymagane skierowanie | Tak | Nie |
| Koszty | Bez opłat (refundowane) | Od 150-300 zł (pojedynczy nerw/próba tężyczkowa) do 500-950 zł (kompleksowa diagnostyka) |
| Czas oczekiwania | Średnio 2-4 miesiące | Brak czasu oczekiwania (zazwyczaj od ręki lub w ciągu kilku dni) |