Zrozumienie, co dzieje się z naszym dzieckiem, gdy skarży się na ból brzucha, jest naturalnym odruchem każdego rodzica. Kiedy pojawia się podejrzenie zespołu jelita drażliwego (IBS), często pojawia się wiele pytań o diagnostykę. Ten artykuł ma na celu wyjaśnienie, jak wygląda proces diagnozowania IBS u dzieci, jakie badania są zlecane i dlaczego, aby uspokoić Państwa obawy i przygotować na wizytę u specjalisty.
Diagnoza zespołu jelita drażliwego u dziecka: Proces wykluczania oparty na wywiadzie i badaniach
- IBS u dzieci to diagnoza z wykluczenia, co oznacza brak jednego testu potwierdzającego chorobę.
- Kluczowe są dokładny wywiad lekarski, badanie fizykalne oraz szczegółowa obserwacja objawów przez rodzica.
- Diagnostyka obejmuje podstawowe badania krwi, kału i moczu, a także specjalistyczne testy, jeśli są wskazane.
- Celem badań jest wykluczenie innych, poważniejszych chorób o podobnych objawach (np. celiakia, pasożyty, nieswoiste zapalenia jelit).
- Ważną rolę w klasyfikacji objawów czynnościowych odgrywają Kryteria Rzymskie IV.
- Szeroki panel badań ma na celu zapewnienie, że żadna inna, potencjalnie poważniejsza choroba nie zostanie przeoczona.

Pierwszy krok: Szczegółowy wywiad i badanie fizykalne
Kiedy dziecko zaczyna skarżyć się na dolegliwości ze strony przewodu pokarmowego, pierwszym i absolutnie kluczowym etapem jest wizyta u pediatry. To właśnie podczas tej wizyty lekarz przeprowadzi szczegółowy wywiad lekarski i dokładne badanie fizykalne. Moje doświadczenie pokazuje, że to właśnie te pierwsze kroki często dostarczają najwięcej cennych informacji. Lekarz będzie pytał o charakter bólu (gdzie boli, jak często, jak długo, co go nasila, co łagodzi), o rytm wypróżnień, konsystencję stolca, dietę dziecka, a także o ewentualne czynniki stresowe w jego życiu. Niezwykle ważna jest tu Państwa rola jako rodziców to Wy jesteście najlepszymi obserwatorami swojego dziecka i to Wasze spostrzeżenia są bezcenne. Podczas badania fizykalnego lekarz oceni ogólny stan zdrowia dziecka, zbada brzuch, a także skontroluje jego rozwój fizyczny, nanosząc parametry takie jak waga i wzrost na siatki centylowe. To pozwala ocenić, czy rozwój dziecka przebiega prawidłowo, co jest istotnym wskaźnikiem w diagnostyce.
Rola dzienniczka objawów
Aby jak najlepiej przygotować się do wizyty u lekarza i dostarczyć mu najbardziej precyzyjnych informacji, zawsze polecam prowadzenie szczegółowego dzienniczka objawów. To narzędzie, które pozwala zebrać w jednym miejscu wszystkie kluczowe dane, które mogą umknąć w ferworze codzienności. Dzięki niemu lekarz może dostrzec pewne wzorce i zależności, które są niewidoczne na pierwszy rzut oka, co znacząco ułatwia postawienie trafnej diagnozy.
- Rodzaj i lokalizacja bólu: Czy ból jest kłujący, tępy, skurczowy? Gdzie dokładnie dziecko odczuwa ból?
- Częstotliwość i konsystencja stolców: Ile razy dziennie/tygodniowo dziecko się wypróżnia? Czy stolic jest twardy, luźny, wodnisty? Czy występują zaparcia lub biegunki?
- Dieta: Co dziecko jadło w dniach poprzedzających nasilenie objawów? Czy są pokarmy, po których objawy się nasilają?
- Czynniki stresowe: Czy w ostatnim czasie dziecko doświadczyło stresu (np. zmiana szkoły, problemy z rówieśnikami, kłótnie w domu)?
- Wpływ na codzienne funkcjonowanie: Czy objawy wpływają na sen, naukę, zabawę, aktywność fizyczną dziecka?
- Leki: Czy dziecko przyjmuje jakieś leki i czy mają one wpływ na objawy?
Kryteria Rzymskie IV podstawa diagnostyki
W diagnostyce zaburzeń czynnościowych przewodu pokarmowego, w tym IBS u dzieci, kluczową rolę odgrywają międzynarodowe wytyczne znane jako Kryteria Rzymskie IV. Nie są to badania laboratoryjne, lecz zbiór objawów, które muszą być spełnione, aby można było postawić diagnozę. To właśnie na ich podstawie lekarz, po wykluczeniu innych chorób, może stwierdzić IBS. Zgodnie z tymi kryteriami, aby zdiagnozować IBS u dziecka, musi występować:
- Nawracający ból brzucha występujący co najmniej 4 dni w miesiącu przez ostatnie 2 miesiące.
- Ból ten musi być powiązany z co najmniej jednym z poniższych:
- Z wypróżnieniem.
- Ze zmianą częstotliwości stolca.
- Ze zmianą konsystencji stolca.
Kiedy należy zachować czujność? Objawy alarmowe ("czerwone flagi")
Chociaż IBS jest dolegliwością przewlekłą, ale niezagrażającą życiu, istnieją pewne objawy, które zawsze powinny wzbudzić czujność lekarza i rodziców. Nazywamy je "czerwonymi flagami", ponieważ mogą one wskazywać na inną, potencjalnie poważniejszą chorobę, która wymaga pilnej i rozszerzonej diagnostyki. Jeśli u dziecka występują którekolwiek z poniższych objawów, lekarz z pewnością skieruje je na dodatkowe badania:
- Utrata masy ciała lub brak przyrostu wagi.
- Krew w stolcu (widoczna lub wykryta w badaniach).
- Ból brzucha wybudzający dziecko w nocy ze snu.
- Gorączka bez innej wyraźnej przyczyny.
- Zahamowanie wzrostu (odchylenia od siatek centylowych).
- Dodatni wywiad rodzinny w kierunku chorób zapalnych jelit (np. choroba Leśniowskiego-Crohna, wrzodziejące zapalenie jelita grubego) lub celiakii.
- Niewyjaśniona niedokrwistość (anemia).
- Ból brzucha zlokalizowany poza okolicą pępka.
IBS diagnoza z wykluczenia
To bardzo ważne, aby zrozumieć, że zespół jelita drażliwego u dzieci jest diagnozą z wykluczenia. Co to oznacza w praktyce? Nie istnieje jedno, konkretne badanie, które mogłoby jednoznacznie potwierdzić IBS. Zamiast tego, proces diagnostyczny polega na starannym wykluczeniu wszystkich innych możliwych chorób organicznych, które mogą dawać podobne objawy. Dopiero gdy wszystkie te inne schorzenia zostaną wykluczone, a objawy dziecka pasują do Kryteriów Rzymskich IV, można postawić diagnozę IBS. Wiem, że dla rodziców może to być frustrujące, ale takie dokładne podejście ma na celu zapewnienie, że żadna inna, potencjalnie poważna choroba nie zostanie przeoczona.
Głównym celem wszystkich zlecanych badań diagnostycznych jest zatem zidentyfikowanie ewentualnej choroby organicznej lub jej pewne wykluczenie. Dopiero gdy wyniki badań są prawidłowe, a objawy dziecka są zgodne z Kryteriami Rzymskimi IV, lekarz może postawić diagnozę zespołu jelita drażliwego. To podejście gwarantuje bezpieczeństwo i prawidłowe leczenie.
W procesie diagnostycznym często uczestniczy zarówno pediatra, który jest pierwszym punktem kontaktu i zazwyczaj zleca podstawowe badania, jak i gastroenterolog dziecięcy. Pediatra może skierować dziecko do specjalisty, jeśli początkowe badania nie są jednoznaczne, objawy są nietypowe, lub jeśli potrzebna jest bardziej zaawansowana diagnostyka. Gastroenterolog dziecięcy ma doświadczenie w diagnozowaniu i leczeniu chorób przewodu pokarmowego u najmłodszych, co jest nieocenione w skomplikowanych przypadkach.
Podstawowe badania laboratoryjne wstępna ocena
Na wstępnym etapie diagnostyki lekarz zazwyczaj zleca szereg standardowych badań laboratoryjnych. Ich celem jest uzyskanie ogólnego obrazu stanu zdrowia dziecka oraz wykluczenie najczęstszych problemów, które mogą naśladować objawy IBS.
Badania krwi
Badania krwi dostarczają wielu cennych informacji o ogólnym stanie zdrowia dziecka i pozwalają wykluczyć wiele schorzeń. Zazwyczaj obejmują one:
- Morfologia krwi z rozmazem: Pozwala ocenić liczbę i rodzaj komórek krwi. Jej wyniki mogą wskazać na anemię (niedokrwistość), która bywa objawem poważniejszych chorób, lub na obecność infekcji. W IBS morfologia zazwyczaj jest w normie.
- Wskaźniki stanu zapalnego (OB, CRP): Podwyższone wartości OB (odczynu Biernackiego) i CRP (białka C-reaktywnego) świadczą o toczącym się w organizmie stanie zapalnym. W przypadku IBS te wskaźniki zazwyczaj pozostają w normie, dlatego ich podwyższenie jest sygnałem do dalszej, bardziej szczegółowej diagnostyki w kierunku np. nieswoistych chorób zapalnych jelit.
- Podstawowe badania biochemiczne (AlAT, AspAT, kreatynina): Służą ocenie funkcji wątroby (AlAT, AspAT) i nerek (kreatynina). Ich prawidłowe wartości pomagają wykluczyć schorzenia tych narządów, które również mogą manifestować się bólem brzucha.
Badania kału
Badania kału są niezwykle ważne w wykluczaniu infekcyjnych lub pasożytniczych przyczyn bólu brzucha, które są stosunkowo częste u dzieci. Wśród nich znajdują się:
- Badanie w kierunku pasożytów i ich jaj: Pozwala wykryć obecność pasożytów jelitowych, takich jak owsiki, glista ludzka czy lamblie, które mogą powodować bóle brzucha, biegunki, a nawet zaparcia.
- Posiew bakteriologiczny: Służy do wykluczenia infekcji bakteryjnych przewodu pokarmowego, które mogą być przyczyną ostrych i przewlekłych dolegliwości.
- Badanie na krew utajoną: Obecność krwi utajonej w stolcu jest zawsze sygnałem alarmowym i wymaga dalszej diagnostyki, ponieważ może wskazywać na krwawienie z przewodu pokarmowego, np. w przebiegu nieswoistych chorób zapalnych jelit.
Badanie ogólne moczu
Ogólne badanie moczu jest prostym, ale ważnym testem. Wykonuje się je przede wszystkim w celu wykluczenia infekcji dróg moczowych, która u dzieci często może objawiać się bólem brzucha, mylonym z dolegliwościami jelitowymi.
Badania specjalistyczne precyzyjne wykluczanie
W sytuacji, gdy początkowe badania nie dają jednoznacznych odpowiedzi, lub gdy u dziecka występują objawy alarmowe ("czerwone flagi"), lekarz może zlecić bardziej specjalistyczne testy. Ich celem jest ostateczne wykluczenie konkretnych schorzeń, które mogą naśladować objawy IBS.
Diagnostyka w kierunku celiakii
Celiakia, czyli trwała nietolerancja glutenu, jest chorobą, która często objawia się bólami brzucha, biegunkami, a także zaburzeniami wzrostu i rozwoju. Dlatego jej wykluczenie jest kluczowe. W tym celu wykonuje się badania krwi, takie jak oznaczenie przeciwciał przeciwko transglutaminazie tkankowej w klasie IgA (anty-tTG IgA) wraz z całkowitym stężeniem IgA. Jeśli te wyniki są dodatnie, konieczna jest dalsza diagnostyka, często z biopsją jelita cienkiego.
Wodorowe testy oddechowe
Wodorowe testy oddechowe to nieinwazyjne badania, które pozwalają zdiagnozować niektóre nietolerancje pokarmowe oraz zespół rozrostu bakteryjnego jelita cienkiego (SIBO). Test polega na podaniu dziecku określonej substancji (np. laktozy lub fruktozy) i mierzeniu stężenia wodoru w wydychanym powietrzu. Podwyższone stężenie wodoru wskazuje na nieprawidłowe trawienie lub nadmierny rozrost bakterii, które mogą być przyczyną objawów podobnych do IBS.
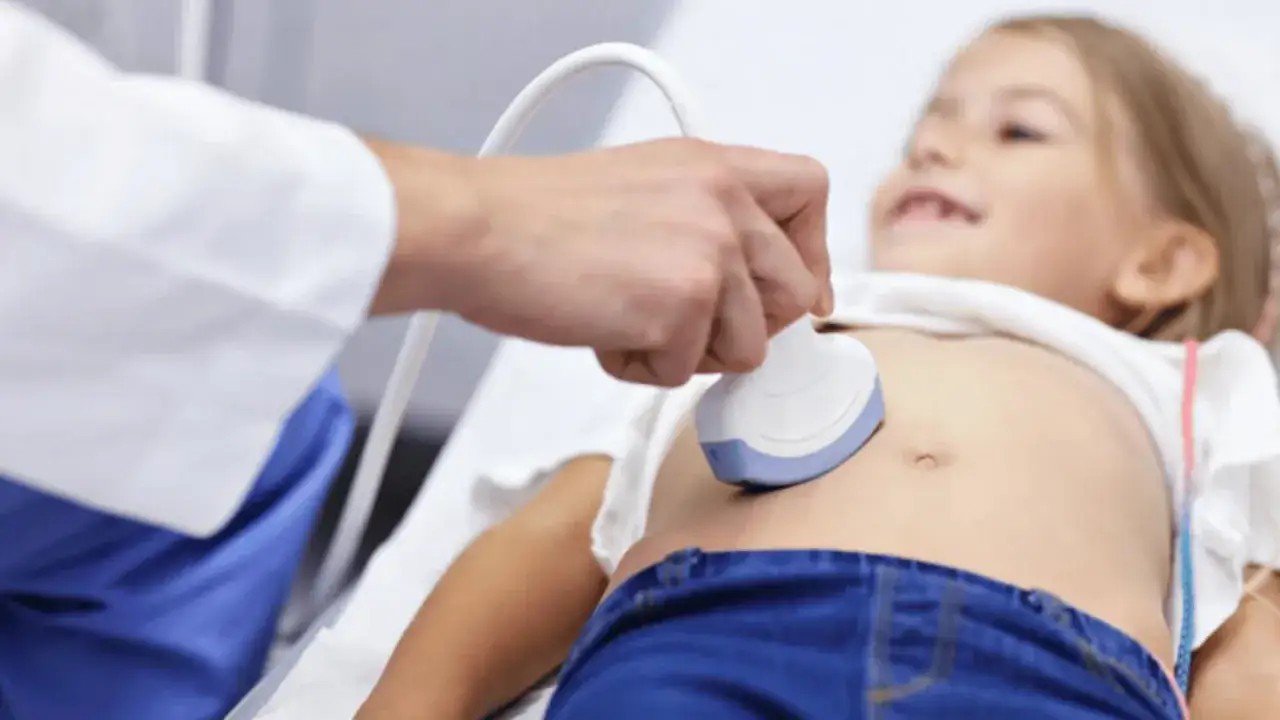
Badania obrazowe
USG jamy brzusznej
USG jamy brzusznej to podstawowe, nieinwazyjne i bezbolesne badanie obrazowe, które często jest wykonywane na wczesnym etapie diagnostyki. Pozwala lekarzom ocenić wygląd i położenie narządów wewnętrznych, takich jak wątroba, trzustka, nerki, śledziona czy pęcherzyk żółciowy. Może pomóc wykluczyć lub zidentyfikować wady strukturalne, torbiele, kamicę żółciową, powiększenie węzłów chłonnych czy inne nieprawidłowości, które mogłyby być przyczyną bólu brzucha.Badania endoskopowe (gastroskopia, kolonoskopia)
Badania endoskopowe, takie jak gastroskopia (oglądanie górnego odcinka przewodu pokarmowego) i kolonoskopia (oglądanie jelita grubego), są inwazyjne i u dzieci w diagnostyce IBS wykonywane są rzadko. Są one zarezerwowane dla sytuacji, gdy występują wyraźne "objawy alarmowe" lub silne podejrzenie poważniejszych chorób organicznych. Wskazania do endoskopii obejmują:
- Krwawienie z przewodu pokarmowego (widoczne lub ukryte).
- Znaczna i niewyjaśniona utrata masy ciała.
- Niewyjaśniona niedokrwistość.
- Silne podejrzenie nieswoistych chorób zapalnych jelit (np. choroba Leśniowskiego-Crohna, wrzodziejące zapalenie jelita grubego), zwłaszcza jeśli w rodzinie występowały takie schorzenia.
- Przewlekłe, silne bóle brzucha, które nie ustępują pomimo wykluczenia innych przyczyn i leczenia objawowego.
Życie z IBS zarządzanie objawami po diagnozie
Po postawieniu diagnozy zespołu jelita drażliwego i wykluczeniu innych schorzeń, uwaga przenosi się na zarządzanie objawami i poprawę jakości życia dziecka. Ważne jest, aby pamiętać, że IBS jest stanem przewlekłym, ale możliwym do kontrolowania. Celem leczenia jest minimalizowanie dolegliwości i umożliwienie dziecku normalnego funkcjonowania.
Rola diety w łagodzeniu objawów
Dieta odgrywa znaczącą rolę w łagodzeniu objawów IBS. Nie ma jednej uniwersalnej diety dla wszystkich dzieci z IBS, ponieważ reakcje na pokarmy są bardzo indywidualne. Kluczowa jest obserwacja reakcji na poszczególne produkty. Często pomocne jest wyeliminowanie pokarmów, które ewidentnie nasilają objawy. Czasami, pod ścisłym nadzorem dietetyka klinicznego, wprowadza się dietę low-FODMAP, która polega na ograniczeniu fermentujących oligo-, di- i monosacharydów oraz polioli. Należy jednak podkreślić, że taka dieta powinna być prowadzona wyłącznie pod opieką specjalisty, aby nie doprowadzić do niedoborów żywieniowych u dziecka.
Przeczytaj również: AZS przyczyny: co naprawdę wywołuje atopowe zapalenie skóry?