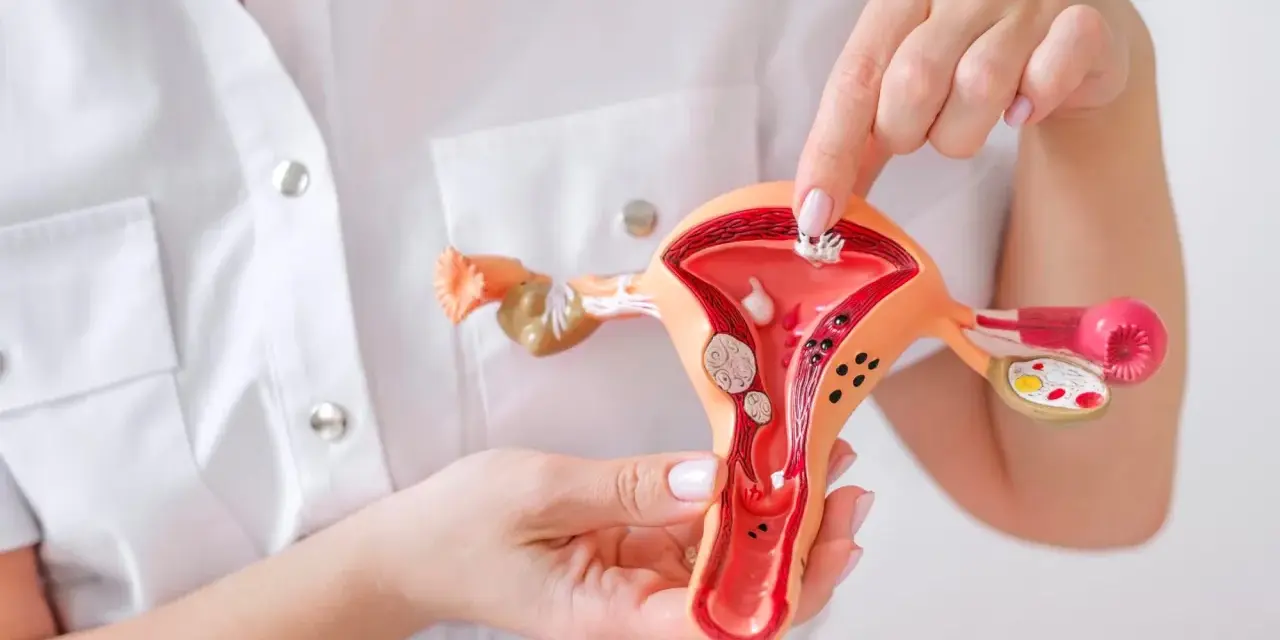
Ciąża to czas pełen nadziei i oczekiwań, ale nierzadko towarzyszy jej również naturalny niepokój o zdrowie maluszka i pomyślny przebieg tych dziewięciu miesięcy. Jednym z potencjalnych wyzwań, które może pojawić się na tej drodze, jest skracanie się szyjki macicy. To stan, który, choć brzmi groźnie, wcale nie musi oznaczać najgorszego. Wręcz przeciwnie dzięki współczesnej medycynie i świadomemu podejściu, mamy dziś do dyspozycji szereg skutecznych metod diagnostyki i zapobiegania, które pomagają chronić ciążę i zwiększają szanse na donoszenie jej do terminu. W tym artykule postaram się rozwiać wszelkie wątpliwości i dostarczyć praktycznych wskazówek, które pozwolą Ci aktywnie zadbać o bezpieczeństwo Twojej ciąży.
Skuteczne metody ochrony ciąży jak zapobiegać skracaniu szyjki macicy
- Skracanie szyjki macicy (niewydolność cieśniowo-szyjkowa) to stan zagrażający poronieniem lub porodem przedwczesnym, często przebiegający bezobjawowo.
- Kluczowa jest wczesna diagnostyka, oparta na regularnym przezpochwowym USG, szczególnie u kobiet z grupy ryzyka.
- Główne metody zapobiegania i leczenia to dopochwowy progesteron, pessar szyjkowy oraz, w uzasadnionych przypadkach, szew okrężny.
- Ważnym elementem profilaktyki jest oszczędzający tryb życia, unikanie nadmiernego wysiłku i stresu.
- Odpowiednie zarządzanie ryzykiem i szybka interwencja medyczna znacząco zwiększają szanse na donoszenie ciąży.

Skracająca się szyjka macicy: cichy wróg ciąży, którego warto poznać
Skracanie się i rozwieranie szyjki macicy przed fizjologicznym terminem porodu to stan, który w medycynie nazywamy niewydolnością cieśniowo-szyjkową. Jest to sytuacja, w której szyjka macicy, zamiast pozostać długa i zamknięta, zaczyna się skracać i otwierać zbyt wcześnie, nie będąc w stanie utrzymać rosnącej ciąży. To zjawisko stanowi poważne zagrożenie, ponieważ może prowadzić do poronienia w drugim trymestrze lub porodu przedwczesnego. Co więcej, często przebiega ono bez żadnych wyraźnych objawów, co czyni regularne monitorowanie tak istotnym.
Czym jest niewydolność szyjki macicy i dlaczego stanowi zagrożenie?
Aby zrozumieć, czym jest niewydolność szyjki macicy, warto najpierw poznać jej prawidłowe funkcjonowanie. W zdrowej ciąży długość szyjki macicy powinna wynosić od 3 do 5 cm i pozostawać niezmieniona aż do około 28. tygodnia ciąży. Dopiero w ostatnich tygodniach przed porodem fizjologicznie zaczyna się ona skracać i przygotowywać do porodu. O krótkiej szyjce macicy mówimy, gdy jej długość przed 24. tygodniem ciąży jest mniejsza niż 25 mm. Wartości te są kluczowe dla oceny ryzyka i podjęcia ewentualnych interwencji.
Prawidłowa długość szyjki w kolejnych trymestrach: jakie są normy?
Wiem, że perspektywa skracającej się szyjki macicy może budzić ogromny lęk, ale chcę Cię uspokoić. Samo stwierdzenie, że szyjka się skraca, wcale nie oznacza, że poród przedwczesny jest nieuchronny. Wręcz przeciwnie! Dzięki wczesnej diagnostyce i odpowiednim interwencjom medycznym, szanse na donoszenie ciąży do terminu znacząco wzrastają. Moje doświadczenie pokazuje, że wiele kobiet z diagnozą skróconej szyjki macicy, dzięki wdrożonemu leczeniu i profilaktyce, szczęśliwie rodzi zdrowe dzieci w terminie. Kluczem jest świadomość i współpraca z lekarzem.
Czy skracanie szyjki zawsze oznacza poród przedwczesny? Obalamy mity
Istnieje wiele czynników, które mogą zwiększać ryzyko niewydolności cieśniowo-szyjkowej. Wśród nich wyróżniamy te nabyte, czyli wynikające z historii medycznej kobiety. Przebyte zabiegi na szyjce macicy, takie jak konizacja (usunięcie fragmentu szyjki w celu leczenia zmian przednowotworowych) czy łyżeczkowanie macicy, mogą osłabiać jej strukturę. Podobnie, urazy szyjki, które mogły wystąpić podczas poprzednich, trudnych porodów, a także historia wcześniejszych poronień w drugim trymestrze lub porodów przedwczesnych, są dla lekarza sygnałem do zwiększonej czujności. Te elementy z Twojej historii medycznej są niezwykle ważne dla oceny indywidualnego ryzyka.
Kto jest w grupie podwyższonego ryzyka? Sprawdź, czy problem może dotyczyć ciebie
Twoja historia medyczna ma znaczenie: przebyte zabiegi, porody i poronienia
- Ciąża mnoga: Niesienie dwóch lub więcej dzieci znacznie zwiększa obciążenie szyjki macicy, co może prowadzić do jej wcześniejszego skracania.
- Wady anatomiczne macicy lub szyjki: Niektóre kobiety rodzą się z nieprawidłową budową macicy lub szyjki, co może wpływać na jej zdolność do utrzymania ciąży.
- Wrodzona hipoplazja (zbyt krótka szyjka): W rzadkich przypadkach szyjka macicy jest naturalnie krótsza niż standardowo, co również zwiększa ryzyko.
Ciąża mnoga, wady macicy i inne wrodzone czynniki predysponujące
Poza czynnikami wrodzonymi i nabytymi, istnieją również inne, często niedoceniane elementy, które mogą wpływać na stabilność szyjki macicy. Nieleczone infekcje dróg rodnych i moczowych mogą wywoływać miejscowy stan zapalny, który osłabia tkanki szyjki i prowadzi do jej przedwczesnego dojrzewania. Niedobór progesteronu, hormonu kluczowego dla utrzymania ciąży i relaksacji macicy, również może przyczyniać się do skracania szyjki. Wreszcie, niedobór kolagenu i elastyny białek odpowiedzialnych za elastyczność i wytrzymałość tkanek może sprawić, że szyjka będzie mniej odporna na obciążenia.
Ukryte zagrożenia: jak nieleczone infekcje i niedobory hormonalne wpływają na szyjkę?
Przezpochwowe badanie USG to absolutny "złoty standard" w ocenie długości szyjki macicy. Jest to metoda nieinwazyjna, bezpieczna dla matki i dziecka, a jednocześnie niezwykle precyzyjna. Podczas badania lekarz wprowadza niewielką sondę USG do pochwy, co pozwala na dokładne zmierzenie długości szyjki i ocenę jej kanału. Dzięki temu badaniu możemy wcześnie zidentyfikować problem i podjąć odpowiednie kroki.
U kobiet z grupy ryzyka, a także w przypadku jakichkolwiek wątpliwości, zaleca się regularne monitorowanie długości szyjki macicy. Zazwyczaj wykonuje się je co 2 tygodnie, w kluczowym okresie między 14. a 24. tygodniem ciąży. To właśnie wtedy szyjka jest najbardziej narażona na przedwczesne skracanie, a wczesne wykrycie problemu daje nam najwięcej możliwości interwencji.
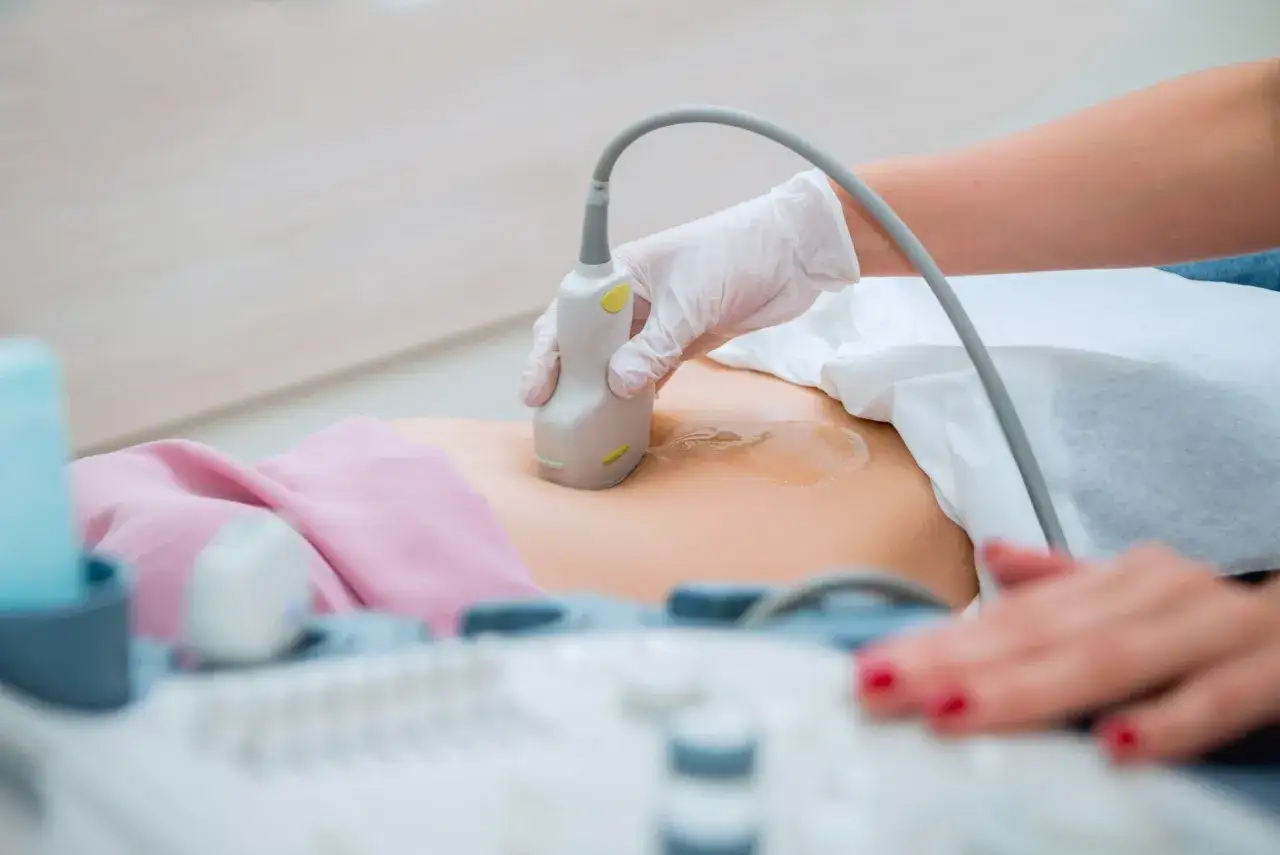
Diagnostyka to podstawa: jak lekarz monitoruje bezpieczeństwo twojej ciąży?
Złoty standard w ocenie szyjki: rola i przebieg USG dopochwowego
Interpretacja wyników USG jest kluczowa. Pamiętaj, że każdy milimetr ma znaczenie! Jak już wspomniałem, długość szyjki poniżej 25 mm przed 24. tygodniem ciąży jest sygnałem alarmowym. Wczesne wykrycie skrócenia pozwala na szybkie wdrożenie profilaktyki lub leczenia, co znacząco zwiększa szanse na donoszenie ciąży. To właśnie dlatego regularne wizyty i badania są tak ważne dają nam czas na reakcję, zanim problem stanie się poważny.
Kiedy i jak często należy badać szyjkę macicy? Kluczowe tygodnie ciąży
Kiedy mówimy o "oszczędzającym trybie życia", nie chodzi o całkowitą bierność czy leżenie plackiem w łóżku. To raczej rozsądne podejście do codziennych aktywności, mające na celu zminimalizowanie obciążenia szyjki macicy. Oto konkretne zalecenia, które często przekazuję moim pacjentkom:
- Unikanie nadmiernego wysiłku fizycznego: Ogranicz intensywne ćwiczenia, bieganie, podskoki. Postaw na spacery w umiarkowanym tempie, pływanie (jeśli nie ma przeciwwskazań) lub delikatną jogę dla ciężarnych.
- Rezygnacja z dźwigania ciężarów: Unikaj podnoszenia przedmiotów ważących więcej niż kilka kilogramów. Poproś o pomoc w zakupach, przenoszeniu mebli czy opiece nad starszymi dziećmi.
- Ograniczenie długotrwałego stania: Jeśli Twoja praca wymaga długiego stania, staraj się robić częste przerwy, siadać lub zmieniać pozycję. W domu również unikaj długiego stania przy gotowaniu czy prasowaniu.
- Redukcja stresu: Stres może wpływać na organizm na wiele sposobów, w tym na aktywność skurczową macicy. Znajdź swoje sposoby na relaks medytacja, czytanie, słuchanie muzyki, spędzanie czasu na łonie natury.
Interpretacja wyników USG: co oznaczają milimetry i dlaczego są tak ważne?
Przez wiele lat "reżim łóżkowy", czyli bezwzględne leżenie w łóżku, był standardową rekomendacją dla kobiet ze skracającą się szyjką macicy. Dziś jednak wiemy, że najnowsze badania nie potwierdzają jego skuteczności w zapobieganiu porodom przedwczesnym. Co więcej, długotrwałe unieruchomienie niesie ze sobą ryzyko powikłań, takich jak choroba zakrzepowo-zatorowa. Dlatego decyzję o jakimkolwiek ograniczeniu aktywności zawsze należy podejmować indywidualnie z lekarzem, ważąc potencjalne korzyści i ryzyka.
Aktywna profilaktyka: co możesz zrobić na co dzień, by zminimalizować ryzyko?
Choć zdrowa dieta i odpowiednie nawodnienie nie są bezpośrednimi metodami zapobiegania skracaniu szyjki, to ogólny dobry stan zdrowia organizmu matki jest fundamentem dla prawidłowego przebiegu ciąży. Zbilansowana dieta, bogata w witaminy i minerały, dostarcza budulca dla rozwijającego się dziecka i wspiera elastyczność tkanek, w tym szyjki macicy. Dbaj o odpowiednie spożycie białka, witaminy C (kluczowej dla syntezy kolagenu) oraz magnezu. Pamiętaj też o piciu odpowiedniej ilości wody nawodnienie wpływa na funkcjonowanie całego organizmu.Oszczędzający tryb życia: co to właściwie oznacza w praktyce?
Jedną z kluczowych i najczęściej stosowanych metod leczenia u kobiet ze skróconą szyjką macicy (poniżej 25 mm przed 24. tygodniem ciąży) jest dopochwowe stosowanie progesteronu, często w postaci leku Luteina. Progesteron to hormon, który odgrywa fundamentalną rolę w utrzymaniu ciąży. Podawany dopochwowo, działa miejscowo, stabilizując szyjkę macicy, zmniejszając jej aktywność skurczową i zapobiegając dalszemu skracaniu. Badania kliniczne wykazały, że ta terapia może obniżyć ryzyko porodu przedwczesnego nawet o 35%. Zazwyczaj terapia progesteronem kontynuowana jest do 34.-37. tygodnia ciąży, w zależności od indywidualnej sytuacji.
Reżim łóżkowy: kiedyś standard, dziś kontrowersje. Co mówią najnowsze badania?
Pessar szyjkowy to nieinwazyjna, a zarazem bardzo skuteczna metoda wspierania szyjki macicy. Jest to silikonowy krążek, który lekarz zakłada na szyjkę macicy. Jego działanie polega na zmianie kąta nachylenia szyjki i odciążeniu jej, co zapobiega dalszemu skracaniu i rozwieraniu. Jedną z głównych zalet pessara jest to, że jego założenie jest procedurą ambulatoryjną, nie wymaga znieczulenia ani pobytu w szpitalu. Co więcej, w wielu badaniach wykazano, że jego skuteczność w zapobieganiu porodom przedwczesnym jest porównywalna do bardziej inwazyjnego szwu okrężnego.
Rola diety i nawodnienia we wspieraniu zdrowia szyjki macicy
Szew okrężny, znany również jako cerclage, to metoda chirurgiczna, stosowana w przypadkach, gdy konieczne jest mechaniczne zamknięcie i wzmocnienie szyjki macicy. Polega ona na założeniu specjalnego szwu wokół szyjki, który ma za zadanie utrzymać ją zamkniętą. Jest to zabieg bardziej inwazyjny niż założenie pessara, wykonywany w szpitalu, zazwyczaj w znieczuleniu (regionalnym lub ogólnym). Chociaż szew okrężny jest skuteczny, niesie ze sobą pewne ryzyko powikłań, takich jak infekcje, pęknięcie pęcherza płodowego czy krwawienie, dlatego decyzja o jego założeniu jest zawsze dokładnie rozważana przez zespół medyczny.
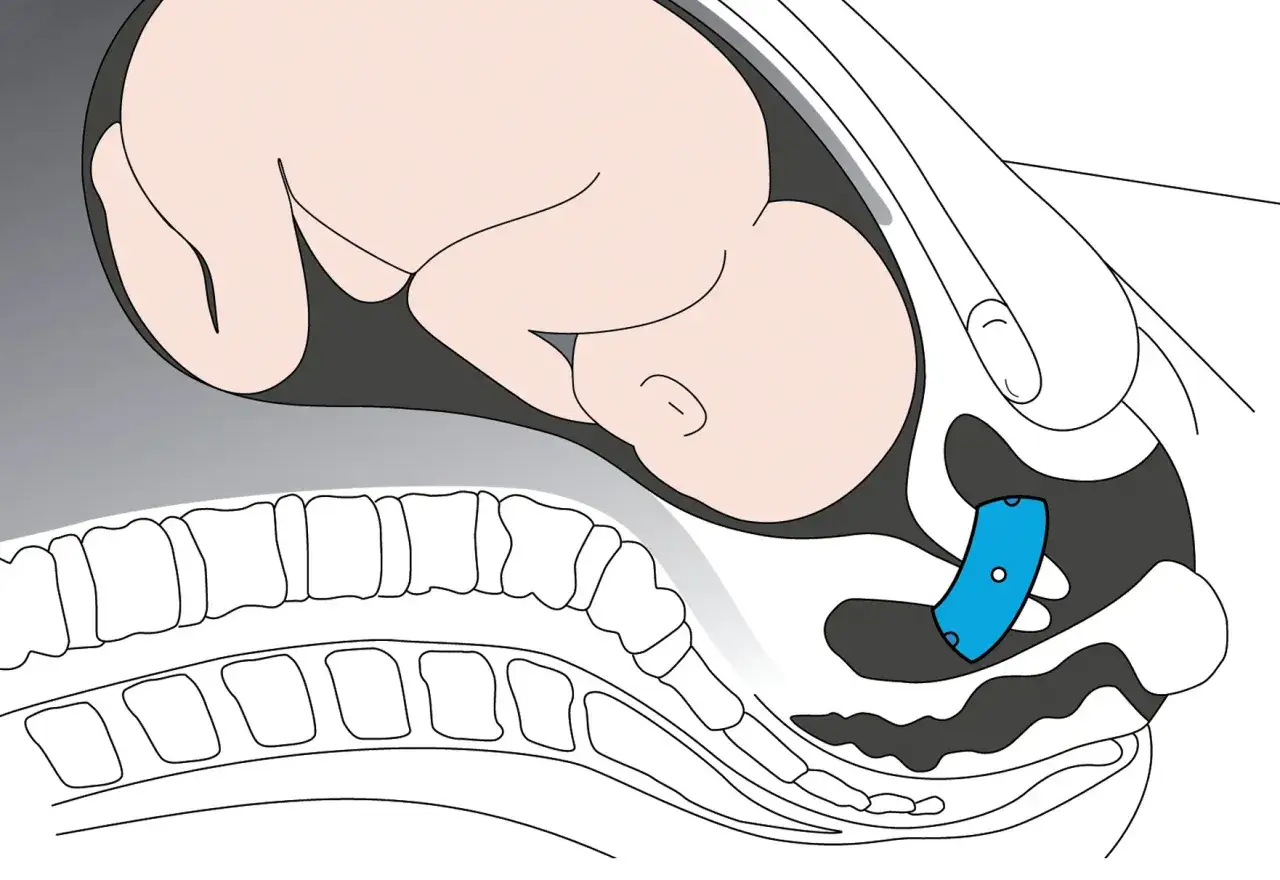
Gdy profilaktyka to za mało: przegląd nowoczesnych metod leczenia
| Pessar szyjkowy | Szew okrężny (cerclage) |
|---|---|
| Inwazyjność: Niska, nieinwazyjny | Inwazyjność: Wysoka, zabieg chirurgiczny |
| Miejsce wykonania: Gabinet lekarski (ambulatoryjnie) | Miejsce wykonania: Szpital (blok operacyjny) |
| Znieczulenie: Zazwyczaj nie wymaga | Znieczulenie: Regionalne (np. zewnątrzoponowe) lub ogólne |
| Ryzyko powikłań: Niskie (rzadko infekcje, podrażnienia) | Ryzyko powikłań: Wyższe (infekcje, pęknięcie pęcherza płodowego, krwawienie) |
| Skuteczność: Porównywalna do szwu w wielu przypadkach | Skuteczność: Wysoka, szczególnie w przypadkach niewydolności szyjki w wywiadzie |
| Preferencje: Często jako pierwsza linia leczenia, szczególnie u kobiet bez historii poronień w drugim trymestrze | Preferencje: U kobiet z historią poronień w drugim trymestrze lub w przypadku braku skuteczności pessara/progesteronu |
Progesteron: hormonalna tarcza ochronna dla Twojej szyjki
Diagnoza skracającej się szyjki macicy może być źródłem ogromnego stresu i niepokoju. To zupełnie naturalne, że w takiej sytuacji pojawiają się trudne emocje. Pamiętaj, że nie musisz radzić sobie z nimi sama. Wsparcie psychologiczne i społeczne jest niezwykle ważne dla Twojego dobrostanu i zdrowia Twojego dziecka. Nie wahaj się szukać pomocy u psychologa lub terapeuty, który pomoże Ci przepracować lęki i nauczyć się technik radzenia sobie ze stresem. Warto również poszukać grup wsparcia dla kobiet w ciąży wysokiego ryzyka dzielenie się doświadczeniami z innymi, które przechodzą przez podobne wyzwania, może być bardzo budujące. Pamiętaj, że opanowanie stresu jest kluczowe dla zdrowia zarówno Twojego, jak i maluszka.
Pessar szyjkowy: nieinwazyjne wsparcie, które zmienia zasady gry
- Przygotuj pytania: Przed każdą wizytą u lekarza zapisz sobie wszystkie nurtujące Cię pytania i obawy. Dzięki temu nic Ci nie umknie, a wizyta będzie bardziej efektywna.
- Proś o wyjaśnienia: Jeśli lekarz używa terminów medycznych, których nie rozumiesz, poproś o ich wyjaśnienie w prosty sposób. Masz prawo do pełnej informacji o swoim stanie zdrowia i planie leczenia.
- Wyrażaj swoje obawy: Nie bój się mówić o swoich lękach i niepokojach. Otwarta komunikacja pozwala lekarzowi lepiej zrozumieć Twoje potrzeby i dostosować wsparcie.
- Aktywnie uczestnicz w decyzjach: Pamiętaj, że to Twoja ciąża i Twoje ciało. Bądź aktywnym uczestnikiem w podejmowaniu decyzji dotyczących leczenia, zadawaj pytania o alternatywne opcje i ich konsekwencje.
- Zaufaj swojemu instynktowi: Jeśli masz wątpliwości lub czujesz, że coś jest nie tak, nie wahaj się skonsultować z innym specjalistą. Twoje poczucie bezpieczeństwa jest najważniejsze.
Szew okrężny (cerclage): kiedy konieczna jest interwencja chirurgiczna?
Pessar kontra szew: porównanie skuteczności, wad i zalet obu metod
Życie z diagnozą: jak radzić sobie ze stresem i dbać o dobrostan psychiczny?
Nie jesteś sama: gdzie szukać wsparcia psychologicznego i grup wsparcia?
Przeczytaj również: Biegunka menstruacyjna: Skuteczne sposoby na ulgę i zapobieganie