Ból kolan to powszechna dolegliwość, która może znacząco obniżyć jakość życia, utrudniając codzienne funkcjonowanie. Ten artykuł to kompleksowy przewodnik, który pomoże Ci zrozumieć przyczyny bólu, nauczy skutecznych domowych metod łagodzenia dolegliwości oraz wskaże, kiedy konieczna jest konsultacja ze specjalistą, by odzyskać pełną sprawność i komfort życia.
Kompleksowy przewodnik po przyczynach i skutecznych metodach leczenia bólu kolan
- Ból kolan ma różnorodne przyczyny, od urazów i przeciążeń, po choroby zwyrodnieniowe i stany zapalne.
- W przypadku łagodnych dolegliwości pomocne są domowe metody, takie jak zasada RICE, okłady czy maści bez recepty.
- Należy pilnie skonsultować się z lekarzem, gdy ból jest ostry, towarzyszy mu obrzęk, trzask, blokada lub utrzymuje się długo.
- Profesjonalne leczenie obejmuje diagnostykę obrazową, farmakoterapię, fizjoterapię, terapie biologiczne, a w skrajnych przypadkach operację.
- Kluczowa jest profilaktyka: wzmacnianie mięśni, utrzymanie prawidłowej masy ciała oraz dieta przeciwzapalna.
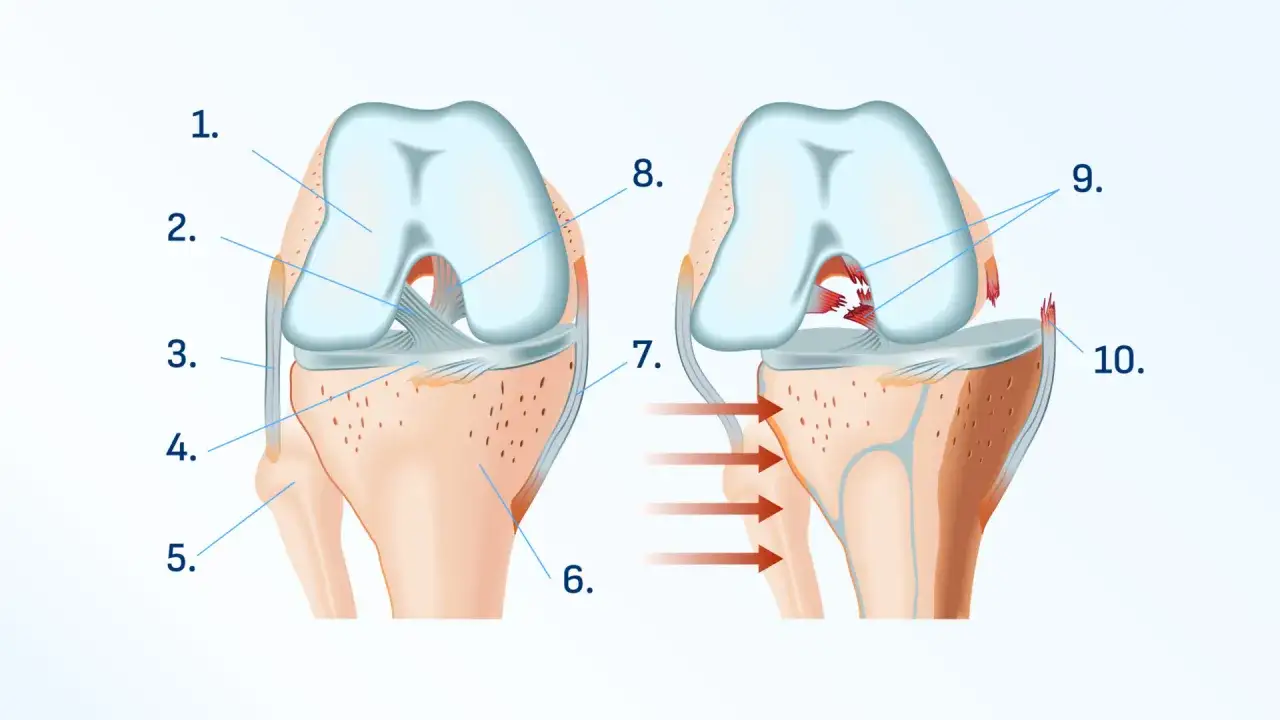
Zanim zaczniesz leczyć: Dlaczego Twoje kolano naprawdę boli?
Ból kolan to coś więcej niż tylko chwilowy dyskomfort. To sygnał, który wysyła Twoje ciało, informując o problemie. Z mojego doświadczenia wynika, że zrozumienie źródła bólu jest absolutnie kluczowe dla skutecznego leczenia i powrotu do pełnej sprawności. Przyczyny mogą być zaskakująco różnorodne od błahych przeciążeń, po poważne schorzenia wymagające interwencji specjalisty. Nie ma jednej uniwersalnej recepty, dlatego tak ważne jest, aby przyjrzeć się bliżej temu, co dzieje się w Twoim stawie kolanowym.Najczęstsi winowajcy: Od urazu po cichą chorobę
Kiedy mówimy o bólu kolan, spektrum potencjalnych przyczyn jest naprawdę szerokie. Najczęściej spotykamy się z urazami, takimi jak skręcenia, uszkodzenia łąkotki czy, w poważniejszych przypadkach, zerwania więzadeł krzyżowych. To nagłe zdarzenia, które od razu dają o sobie znać. Równie często problemem są przeciążenia, wynikające z nadmiernej aktywności fizycznej bez odpowiedniego przygotowania. Nie możemy zapominać o chorobach zwyrodnieniowych, z których najpowszechniejsza jest gonartroza, czyli choroba zwyrodnieniowa stawu kolanowego. To cichy, postępujący proces, który z czasem może znacząco ograniczyć ruchomość. Inne przyczyny to stany zapalne, takie jak zapalenie kaletki maziowej, reumatoidalne zapalenie stawów (RZS) czy dna moczanowa, które manifestują się bólem, obrzękiem i zaczerwienieniem. Nawet wady postawy mogą prowadzić do nierównomiernego obciążenia kolan i w konsekwencji do bólu.
Istnieją też czynniki ryzyka, które zwiększają prawdopodobieństwo wystąpienia bólu kolan. Zaliczamy do nich nadwagę i otyłość, które drastycznie zwiększają obciążenie stawów. Intensywna aktywność fizyczna bez odpowiedniego przygotowania, zwłaszcza w sportach wymagających skoków czy nagłych zmian kierunku, to kolejny czynnik. Praca w pozycji klęczącej przez długi czas również może prowadzić do przewlekłych dolegliwości. Wreszcie, wiek choroby zwyrodnieniowe, takie jak gonartroza, dotykają około 70% osób po 65. roku życia, co pokazuje, że z biegiem lat nasze kolana są bardziej narażone na zużycie. Charakterystyczne jest, że ból może nasilać się w nocy, po bezruchu (tzw. sztywność poranna) lub podczas wchodzenia po schodach, co daje nam cenne wskazówki diagnostyczne.
Ból przeciążeniowy: Kiedy "kolano biegacza" i "kolano skoczka" dają o sobie znać?
Dla wielu osób aktywnych fizycznie, zwłaszcza sportowców amatorów, ból kolana często wiąże się z syndromami przeciążeniowymi. Dwa najczęściej spotykane to "kolano biegacza" (zespół pasma biodrowo-piszczelowego) i "kolano skoczka" (entezopatia więzadła rzepki). Kolano biegacza charakteryzuje się bólem po zewnętrznej stronie kolana, który nasila się podczas biegania, zwłaszcza zbiegania z górki. Wynika z tarcia pasma biodrowo-piszczelowego o kłykieć boczny kości udowej. Z kolei kolano skoczka to ból zlokalizowany tuż poniżej rzepki, często odczuwalny podczas skakania, biegania czy wchodzenia po schodach. Jest to wynik mikrourazów i stanu zapalnego w obrębie więzadła rzepki. Oba te schorzenia są typowe dla osób, które nagle zwiększają intensywność treningów, nie dbają o odpowiednie rozgrzewki, rozciąganie lub mają dysbalans mięśniowy. To klasyczne przykłady, jak nasze ambicje sportowe, bez odpowiedniego przygotowania, mogą odbić się na zdrowiu stawów.
Choroba zwyrodnieniowa stawów (gonartroza): Cichy złodziej sprawności
Jedną z najczęstszych przyczyn przewlekłego bólu kolan, zwłaszcza u osób starszych, jest choroba zwyrodnieniowa stawów kolanowych, czyli gonartroza. To podstępny proces, który powoli, ale konsekwentnie niszczy chrząstkę stawową. Z czasem chrząstka staje się cieńsza, traci elastyczność, a w końcu zanika, prowadząc do tarcia kości o kość. Kogo najczęściej dotyka? Jak już wspomniałem, to problem głównie osób po 65. roku życia, a statystyki mówią, że cierpi na nią około 70% z nich. Ale nie tylko wiek jest czynnikiem urazy, otyłość, genetyka czy nadmierne obciążenia również przyspieszają jej rozwój. Charakterystyczne objawy to sztywność poranna, która ustępuje po "rozruszaniu" stawu, ból nasilający się podczas ruchu i ustępujący w spoczynku (choć w zaawansowanych stadiach może być stały), trzeszczenie w kolanie oraz trudności z wchodzeniem po schodach. Gonartroza to prawdziwy "cichy złodziej sprawności", stopniowo odbierający radość z codziennych aktywności.
Zapalenie kaletki, dna moczanowa, RZS: Gdy przyczyną jest stan zapalny
Nie zawsze ból kolana wynika z urazu czy zużycia chrząstki. Czasem winowajcą jest stan zapalny, który może mieć różne podłoże. Jednym z nich jest zapalenie kaletki maziowej. Kaletki to małe woreczki wypełnione płynem, które zmniejszają tarcie między kośćmi, ścięgnami i mięśniami. Kiedy ulegają zapaleniu, na przykład w wyniku przeciążenia, urazu lub infekcji, pojawia się ból, obrzęk i tkliwość w okolicy kolana. Innym przykładem jest dna moczanowa, zwana również podagrą. To choroba metaboliczna, w której nadmiar kwasu moczowego krystalizuje się w stawach, wywołując nagłe, niezwykle silne ataki bólu, często z towarzyszącym zaczerwienieniem i obrzękiem. Choć najczęściej dotyka dużego palca u stopy, może również objawiać się w kolanie. Wreszcie, reumatoidalne zapalenie stawów (RZS) to przewlekła choroba autoimmunologiczna, która prowadzi do zapalenia błony maziowej w stawach. W kolanie RZS objawia się bólem, obrzękiem, sztywnością (szczególnie rano) i z czasem może prowadzić do deformacji stawu. W tych przypadkach leczenie wymaga często współpracy z reumatologiem i specyficznej farmakoterapii.
Pierwsza pomoc w domu: Jak szybko i skutecznie złagodzić ból kolana?
Kiedy kolano zaczyna boleć, naturalną reakcją jest poszukiwanie natychmiastowej ulgi. Na szczęście, w wielu przypadkach, zwłaszcza gdy ból jest łagodny i wynika z przeciążenia lub niewielkiego urazu, możemy sobie pomóc w domowym zaciszu. Pamiętaj jednak, że te metody mają na celu złagodzenie objawów i zapewnienie tymczasowego wsparcia. Jeśli ból nie ustępuje lub nasila się, zawsze należy skonsultować się ze specjalistą. Ale zanim to nastąpi, oto co możesz zrobić od razu.
Zasada RICE w praktyce: Odpoczynek, lód, ucisk i elewacja jako Twoi sprzymierzeńcy
Zasada RICE to podstawa pierwszej pomocy przy urazach i przeciążeniach stawów. Jej skuteczność jest potwierdzona i warto ją znać. RICE to akronim od angielskich słów: Rest (odpoczynek), Ice (lód), Compression (ucisk) i Elevation (uniesienie). Jak to zastosować w praktyce?
- Odpoczynek (Rest): To absolutna podstawa. Jeśli kolano boli, ogranicz aktywność fizyczną. Daj stawowi czas na regenerację. Unikaj obciążania bolącej nogi, a jeśli to konieczne, użyj kul.
- Lód (Ice): Zimne okłady to Twój najlepszy przyjaciel w przypadku świeżych urazów i obrzęków. Lód pomaga zmniejszyć stan zapalny i ból. Stosuj go przez 15-20 minut co 2-3 godziny. Pamiętaj, aby nigdy nie przykładać lodu bezpośrednio do skóry zawsze owiń go w cienki ręcznik.
- Ucisk (Compression): Delikatny ucisk za pomocą elastycznego bandaża pomaga zmniejszyć obrzęk i stabilizuje staw. Ważne, aby bandaż nie był zbyt ciasny, by nie zaburzyć krążenia. Sprawdź, czy palce u stopy nie drętwieją ani nie zmieniają koloru.
- Uniesienie (Elevation): Uniesienie bolącej nogi powyżej poziomu serca (np. leżąc na kanapie i podkładając poduszkę pod kolano) wspomaga odpływ płynów i zmniejsza obrzęk.
Zasada RICE jest najbardziej skuteczna w pierwszych 24-48 godzinach po urazie, gdy celem jest zminimalizowanie obrzęku i stanu zapalnego.
Zimne czy ciepłe okłady? Wybierz metodę dopasowaną do Twojego bólu
To częste pytanie, a odpowiedź zależy od charakteru bólu. Generalna zasada jest taka: zimne okłady stosujemy przy ostrych urazach, obrzękach, stanach zapalnych i świeżych kontuzjach. Lód obkurcza naczynia krwionośne, zmniejszając przepływ krwi, co redukuje obrzęk i ból. Z kolei ciepłe okłady są wskazane przy przewlekłym bólu, sztywności stawów, napięciu mięśniowym oraz w celu rozluźnienia. Ciepło rozszerza naczynia krwionośne, poprawiając krążenie i przyspieszając procesy regeneracyjne. Nigdy nie stosuj ciepła na świeży uraz z obrzękiem, ponieważ może to nasilić stan zapalny. Pamiętaj, aby zarówno zimne, jak i ciepłe kompresy stosować z umiarem i zawsze chronić skórę przed bezpośrednim kontaktem z ekstremalnymi temperaturami.
Naturalne wsparcie: Okłady z kapusty, imbiru i kąpiele w soli Epsom
Oprócz konwencjonalnych metod, natura oferuje nam kilka sprawdzonych sposobów na złagodzenie bólu kolan. Jednym z nich są okłady z liści kapusty. Moja babcia zawsze powtarzała, że kapusta "wyciąga" ból. Liście kapusty, lekko rozbite wałkiem, aby puściły sok, i przyłożone do bolącego kolana, mają właściwości przeciwzapalne i przeciwbólowe. Można je zostawić na kilka godzin lub nawet na noc. Innym sprzymierzeńcem jest imbir. Możesz przygotować okład z utartego imbiru lub dodać go do kąpieli. Imbir znany jest ze swoich silnych właściwości przeciwzapalnych. Wreszcie, kąpiele z dodatkiem soli Epsom (siarczanu magnezu) to doskonały sposób na rozluźnienie mięśni i złagodzenie bólu. Magnez wchłaniany przez skórę pomaga zredukować stany zapalne i skurcze. Taka relaksująca kąpiel może przynieść ulgę nie tylko kolanom, ale i całemu ciału.
Maści i żele bez recepty: Co warto mieć w domowej apteczce? (diklofenak, ibuprofen)
Kiedy ból jest miejscowy i nie wymaga interwencji doustnej, doskonałym rozwiązaniem są maści i żele dostępne bez recepty. Są one świetną alternatywą dla tabletek, ponieważ działają bezpośrednio w miejscu bólu, nie obciążając układu pokarmowego. Warto mieć w domowej apteczce preparaty zawierające substancje czynne takie jak diklofenak, ibuprofen czy etofenamat. To niesteroidowe leki przeciwzapalne (NLPZ), które skutecznie redukują ból i stan zapalny. Nanosimy je cienką warstwą na bolące miejsce i delikatnie wmasowujemy. Pamiętaj, aby zawsze przeczytać ulotkę i stosować się do zaleceń producenta, zwłaszcza jeśli masz alergie lub inne schorzenia. Miejscowe stosowanie tych preparatów często przynosi szybką ulgę i pozwala na kontynuowanie codziennych aktywności.
Czerwone flagi: Kiedy ból kolana to sygnał, by natychmiast iść do lekarza?
Chociaż wiele przypadków bólu kolana można skutecznie leczyć w domu, istnieją sytuacje, w których samoleczenie jest niewystarczające, a wręcz niebezpieczne. Jako Aleks Krajewski, zawsze podkreślam, że ignorowanie pewnych objawów może prowadzić do poważniejszych konsekwencji i długotrwałego uszczerbku na zdrowiu. Istnieją konkretne "czerwone flagi", które powinny zapalić lampkę ostrzegawczą i skłonić Cię do natychmiastowej konsultacji z lekarzem. Szybka reakcja w takich momentach to klucz do uniknięcia powikłań i zapewnienia sobie najlepszych szans na pełny powrót do zdrowia.
Ostry ból po urazie, obrzęk i "trzask" w stawie nie czekaj!
Niektóre objawy są tak alarmujące, że nie ma miejsca na wahanie. Jeśli doświadczyłeś ostrego bólu po poważnym urazie (np. upadku, wypadku sportowym), a dodatkowo usłyszałeś charakterystyczny "trzask" w kolanie, to sygnał, że mogło dojść do poważnego uszkodzenia strukturalnego na przykład zerwania więzadła lub uszkodzenia łąkotki. Kolejnym pilnym objawem jest gwałtownie narastający obrzęk, który pojawia się szybko po urazie, często towarzyszący mu krwiak. Jeśli zauważysz deformację stawu, czyli nienaturalny kształt kolana, lub całkowitą niemożność obciążenia nogi czy chodzenia, niezwłocznie udaj się na pogotowie lub do ortopedy. W takich sytuacjach każda minuta jest cenna i może zadecydować o zakresie późniejszej rehabilitacji.
Uczucie "uciekania" kolana, blokada ruchu i problemy z chodzeniem
Poza ostrymi urazami, istnieją też objawy, które świadczą o niestabilności lub mechanicznym uszkodzeniu stawu, choć mogą nie być tak gwałtowne. Jeśli masz uczucie "uciekania" kolana, czyli nagłe wrażenie, że noga "ugina się" pod Tobą i traci stabilność, może to wskazywać na uszkodzenie więzadeł. Równie niepokojąca jest blokada stawu sytuacja, w której nie możesz w pełni zgiąć lub wyprostować nogi, jakby coś blokowało ruch w kolanie. To często objaw uszkodzonej łąkotki, która może się przemieszczać i klinować staw. Wszelkie problemy z poruszaniem się i obciążaniem kończyny, które nie ustępują po krótkim odpoczynku, również powinny skłonić Cię do wizyty u specjalisty. Te objawy mogą świadczyć o uszkodzeniach, które wymagają precyzyjnej diagnozy i często interwencji medycznej.
Ból, który nie ustępuje po kilku dniach lub wybudza Cię w nocy
Nawet jeśli ból nie jest wynikiem nagłego, poważnego urazu, jego przewlekły charakter jest ważnym sygnałem. Jeśli ból kolana utrzymuje się ponad 5-7 dni, mimo stosowania odpoczynku i domowych metod łagodzenia dolegliwości, to znak, że problem jest głębszy i wymaga profesjonalnej oceny. Szczególnie alarmujące jest, gdy ból jest tak silny, że wybudza Cię z nocy lub uniemożliwia spokojny sen. To często wskazuje na zaawansowany stan zapalny, postępującą chorobę zwyrodnieniową lub inne poważne schorzenie, które wymaga leczenia. W takich przypadkach nie ma sensu dłużej czekać im szybciej uzyskasz diagnozę, tym szybciej będziesz mógł rozpocząć skuteczną terapię.
Do jakiego specjalisty się udać? Ortopeda, fizjoterapeuta, a może reumatolog?
Wiedza o tym, do kogo się zwrócić, jest równie ważna, jak rozpoznanie objawów. W przypadku bólu kolan, zazwyczaj pierwszym wyborem jest ortopeda. To specjalista od układu ruchu, który zajmie się diagnostyką i leczeniem urazów, chorób zwyrodnieniowych i problemów strukturalnych stawu. Jeśli ból jest przewlekły, a lekarz rodzinny podejrzewa podłoże zapalne (np. RZS, dna moczanowa), może skierować Cię do reumatologa. Reumatolog specjalizuje się w chorobach autoimmunologicznych i zapalnych stawów. Natomiast fizjoterapeuta będzie kluczową postacią w procesie rehabilitacji, zarówno po urazach, jak i w leczeniu chorób przewlekłych. Często ortopeda i fizjoterapeuta współpracują ze sobą, aby zapewnić kompleksową opiekę. Warto pamiętać, że wczesna i trafna diagnoza to podstawa skutecznego leczenia, dlatego nie bój się szukać pomocy u odpowiedniego specjalisty.
Co może zaproponować specjalista? Przegląd profesjonalnych metod leczenia
Kiedy domowe sposoby zawiodą lub objawy są na tyle poważne, że wymagają interwencji medycznej, specjalista ma do dyspozycji szeroki wachlarz metod leczenia. Moim celem jako eksperta jest zawsze dobranie terapii, która będzie najlepiej dopasowana do indywidualnej przyczyny bólu, stanu pacjenta i jego oczekiwań. Od precyzyjnej diagnostyki, przez farmakoterapię i fizjoterapię, aż po nowoczesne zabiegi medycyna oferuje dziś wiele możliwości, by przywrócić kolanom pełną sprawność.
Klucz do sukcesu: Jak wygląda trafna diagnostyka (USG, RTG, Rezonans Magnetyczny)?
Zanim rozpocznie się leczenie, niezbędna jest trafna diagnoza. Bez niej, każda terapia jest jak strzelanie w ciemno. Proces diagnostyczny zazwyczaj zaczyna się od szczegółowego wywiadu i badania fizykalnego. Następnie lekarz może zlecić badania obrazowe, które pozwalają zajrzeć do wnętrza stawu:- RTG (rentgen): To podstawowe badanie, które doskonale uwidacznia struktury kostne. Pozwala ocenić zmiany zwyrodnieniowe, obecność osteofitów (narośli kostnych), szczelinę stawową oraz ewentualne złamania. Jest szybkie i łatwo dostępne.
- USG (ultrasonografia): Ultradźwięki są nieocenione w ocenie tkanek miękkich więzadeł, ścięgien, łąkotek (choć w ograniczonym zakresie), kaletek maziowych i obecności płynu w stawie. Jest to badanie dynamiczne, co oznacza, że można je wykonać podczas ruchu stawu, co często dostarcza cennych informacji.
- Rezonans Magnetyczny (MRI): To najbardziej precyzyjne badanie obrazowe dla stawów. Pozwala na szczegółową ocenę wszystkich struktur kości, chrząstki, więzadeł, łąkotek, ścięgien i tkanek miękkich. MRI jest kluczowe w diagnostyce skomplikowanych urazów, uszkodzeń chrząstki czy zmian zapalnych, które nie są widoczne na RTG czy USG.
Właściwy dobór badania obrazowego jest fundamentalny dla postawienia trafnej diagnozy i zaplanowania skutecznego leczenia.
Leczenie farmakologiczne: Leki przeciwzapalne, zastrzyki ze sterydów i kwasu hialuronowego
W zależności od przyczyny i nasilenia bólu, lekarz może zaproponować leczenie farmakologiczne. Często zaczynamy od doustnych niesteroidowych leków przeciwzapalnych (NLPZ), takich jak ibuprofen czy diklofenak, które skutecznie redukują ból i stan zapalny. Należy jednak pamiętać o ich potencjalnych skutkach ubocznych, zwłaszcza na układ pokarmowy i sercowo-naczyniowy, dlatego zawsze stosuje się je pod kontrolą lekarza.
Kiedy leki doustne są niewystarczające lub przeciwwskazane, stosuje się iniekcje dostawowe. Wyróżniamy tu przede wszystkim:
- Zastrzyki ze sterydów (glikokortykosteroidów): Mają silne działanie przeciwzapalne i szybko przynoszą ulgę w bólu, szczególnie w ostrych stanach zapalnych. Ich stosowanie jest jednak ograniczone ze względu na potencjalne skutki uboczne i nie powinny być podawane zbyt często.
- Zastrzyki z kwasu hialuronowego: Kwas hialuronowy to naturalny składnik płynu stawowego, który działa jak smar i amortyzator. Wstrzyknięcie go do stawu poprawia jego "smarowanie", zmniejsza tarcie i ból, a także może stymulować produkcję własnego kwasu hialuronowego. Jest to często stosowana metoda w chorobie zwyrodnieniowej.
Te metody farmakologiczne są często elementem kompleksowego planu leczenia, uzupełniając fizjoterapię i inne działania.
Fizjoterapia fundament powrotu do sprawności: ćwiczenia, terapia manualna i fizykoterapia
Dla mnie, jako Aleksa Krajewskiego, fizjoterapia to absolutny fundament powrotu do sprawności po urazach kolana i w leczeniu wielu przewlekłych dolegliwości. Bez odpowiednio zaplanowanej i konsekwentnie realizowanej fizjoterapii, nawet najlepsze zabiegi farmakologiczne czy operacyjne mogą nie przynieść oczekiwanych rezultatów. Fizjoterapia obejmuje kilka kluczowych elementów:
- Ćwiczenia wzmacniające: Skupiają się na wzmocnieniu mięśni stabilizujących kolano, zwłaszcza mięśnia czworogłowego uda, ale także mięśni pośladkowych i kulszowo-goleniowych. Silne mięśnie odciążają staw i zapobiegają dalszym urazom.
- Ćwiczenia rozciągające: Poprawiają elastyczność mięśni i ścięgien, zwiększają zakres ruchu w stawie i zmniejszają sztywność.
- Terapia manualna: Fizjoterapeuta za pomocą specjalnych technik mobilizuje staw, rozluźnia napięte mięśnie i poprawia ich funkcjonowanie.
- Zabiegi fizykalne: Takie jak laseroterapia, ultradźwięki, elektroterapia czy magnetoterapia, które wspomagają procesy regeneracyjne, zmniejszają ból i stan zapalny.
Fizjoterapeuta nie tylko prowadzi terapię, ale także edukuje pacjenta, ucząc go prawidłowych wzorców ruchowych i ćwiczeń do samodzielnego wykonywania w domu. To inwestycja w długoterminowe zdrowie Twoich kolan.
Nowoczesne terapie biologiczne: Osocze bogatopłytkowe (PRP) i komórki macierzyste
Medycyna nieustannie się rozwija, oferując coraz nowocześniejsze metody leczenia, zwłaszcza w zakresie regeneracji tkanek. Do takich należą terapie biologiczne, które wykorzystują naturalne zdolności organizmu do samonaprawy. Dwie najbardziej znane to:
- Terapia osoczem bogatopłytkowym (PRP - Platelet-Rich Plasma): Polega na pobraniu niewielkiej ilości krwi pacjenta, a następnie odwirowaniu jej w celu wyizolowania osocza bogatego w płytki krwi. Płytki te zawierają czynniki wzrostu, które po wstrzyknięciu do stawu stymulują procesy regeneracyjne, zmniejszają stan zapalny i przyspieszają gojenie uszkodzonych tkanek, takich jak chrząstka czy ścięgna.
- Terapia komórkami macierzystymi: To jeszcze bardziej zaawansowana metoda, która wykorzystuje komórki macierzyste (najczęściej pobierane ze szpiku kostnego lub tkanki tłuszczowej pacjenta). Komórki te mają zdolność do różnicowania się w inne typy komórek, co daje im ogromny potencjał regeneracyjny. Mogą wspomagać odbudowę chrząstki, kości i innych tkanek, choć jest to terapia wciąż intensywnie badana i stosowana w bardziej zaawansowanych przypadkach.
Obie te metody są obiecujące, zwłaszcza w leczeniu uszkodzeń chrząstki i wczesnych stadiów choroby zwyrodnieniowej, oferując alternatywę dla bardziej inwazyjnych zabiegów.
Kiedy operacja jest koniecznością? Artroskopia i endoprotezoplastyka stawu kolanowego
Chociaż zawsze dążymy do leczenia zachowawczego, czasem leczenie operacyjne jest jedyną drogą do odzyskania sprawności. Dzieje się tak w zaawansowanych stadiach choroby zwyrodnieniowej, po ciężkich urazach, gdy uszkodzenia są zbyt rozległe, by mogły się zagoić samodzielnie, lub gdy inne metody zawiodły. Dwie najczęściej wykonywane procedury to:
- Artroskopia: To małoinwazyjny zabieg, podczas którego chirurg wprowadza do stawu cienką kamerę (artroskop) i miniaturowe narzędzia przez niewielkie nacięcia. Pozwala to na precyzyjną diagnostykę i leczenie wielu problemów, takich jak usunięcie uszkodzonej części łąkotki, rekonstrukcja więzadeł czy usunięcie wolnych ciał chrzęstnych. Zaletą artroskopii jest mniejszy ból pooperacyjny i szybsza rekonwalescencja.
- Endoprotezoplastyka stawu kolanowego (wszczepienie protezy): Jest to zabieg zarezerwowany dla pacjentów z zaawansowaną chorobą zwyrodnieniową, gdy chrząstka jest całkowicie zniszczona, a ból jest nie do zniesienia i znacząco ogranicza funkcjonowanie. Polega na usunięciu uszkodzonych powierzchni stawowych i zastąpieniu ich sztucznymi elementami (protezą). To poważna operacja, która jednak w wielu przypadkach przywraca pacjentom bezbolesne funkcjonowanie i znacząco poprawia jakość życia.
Decyzja o operacji zawsze jest podejmowana wspólnie z pacjentem, po wyczerpaniu innych możliwości i dokładnej ocenie korzyści oraz ryzyka.
Wzmocnij kolana na przyszłość: Jakie ćwiczenia i nawyki naprawdę działają?
Leczenie bólu kolan to jedno, ale równie ważna jest profilaktyka i długoterminowe dbanie o stawy. Wierzę, że każdy z nas ma wpływ na zdrowie swoich kolan, a regularne ćwiczenia i świadome nawyki mogą znacząco zmniejszyć ryzyko wystąpienia bólu w przyszłości. To nie tylko kwestia unikania problemów, ale także budowania siły i elastyczności, które pozwolą Ci cieszyć się aktywnym życiem przez długie lata. Z mojego doświadczenia wynika, że konsekwencja w tych działaniach przynosi najlepsze rezultaty.
Ćwiczenia wzmacniające bez obciążania: Skup się na mięśniu czworogłowym uda
Kluczem do stabilnych i zdrowych kolan jest silna muskulatura wokół stawu. Szczególnie ważny jest mięsień czworogłowy uda, który działa jak naturalny stabilizator rzepki i całego kolana. Wzmacnianie go, zwłaszcza w sposób nieobciążający stawu, jest niezwykle istotne. Oto kilka przykładów ćwiczeń, które możesz wykonywać:
- Napięcia izometryczne mięśnia czworogłowego: Siedząc lub leżąc z wyprostowaną nogą, napinaj mięsień uda, wciskając kolano w podłoże. Utrzymaj napięcie przez 5-10 sekund, a następnie rozluźnij. Powtórz 10-15 razy.
- Unoszenie prostej nogi w leżeniu: Leżąc na plecach, z drugą nogą zgiętą, unieś wyprostowaną nogę na wysokość około 30 cm od podłoża. Utrzymaj przez chwilę i powoli opuść. To świetne ćwiczenie na wzmocnienie bez obciążania stawu.
- Ćwiczenia z gumą oporową: Guma oporowa pozwala na stopniowe zwiększanie obciążenia. Możesz wykonywać odwodzenia, przywodzenia czy wyprosty nogi, zawsze kontrolując ruch i unikając bólu.
Pamiętaj, aby każde ćwiczenie wykonywać precyzyjnie i w zakresie bezbolesnym. Regularność jest ważniejsza niż intensywność.
Rozciąganie i mobilność: Jak poprawić zakres ruchu i zmniejszyć sztywność?
Wzmacnianie to tylko jedna strona medalu. Równie ważne jest dbanie o elastyczność i mobilność stawu kolanowego. Regularne rozciąganie pomaga poprawić zakres ruchu, zmniejszyć sztywność, a także zapobiega kontuzjom. Skup się na rozciąganiu mięśni, które mają bezpośredni wpływ na kolano:
- Mięsień czworogłowy uda: Stojąc, złap stopę i przyciągnij piętę do pośladka, utrzymując kolana blisko siebie. Poczuj rozciąganie z przodu uda.
- Mięśnie kulszowo-goleniowe: Siedząc z wyprostowanymi nogami, spróbuj dotknąć palców stóp, utrzymując proste plecy. Możesz też wykonywać rozciąganie na stojąco, opierając piętę na podwyższeniu.
- Mięśnie łydek: Przy ścianie, opierając dłonie, jedną nogę cofnij do tyłu, prostując ją w kolanie i dociskając piętę do podłoża.
Każde rozciąganie powinno trwać około 20-30 sekund i być wykonywane bez gwałtownych ruchów. Regularne sesje rozciągające, najlepiej po treningu, znacząco przyczynią się do zdrowia i elastyczności Twoich kolan.
Aktywności przyjazne kolanom: Pływanie, rower i aqua aerobik
Nie każda aktywność fizyczna jest równie korzystna dla kolan. Niektóre sporty, takie jak bieganie po twardym podłożu czy sporty kontaktowe, mogą nadmiernie obciążać stawy. Na szczęście istnieje wiele aktywności przyjaznych kolanom, które pozwalają utrzymać dobrą kondycję bez ryzyka kontuzji:
- Pływanie: To doskonały sport, ponieważ w wodzie ciało jest odciążone, co minimalizuje nacisk na stawy. Ruchy w wodzie wzmacniają mięśnie całego ciała, w tym te stabilizujące kolana, bez ryzyka urazu.
- Jazda na rowerze (stacjonarnym lub tradycyjnym): Płynny ruch pedałowania wzmacnia mięśnie ud i łydek, poprawiając stabilizację kolana. Ważne jest, aby odpowiednio ustawić siodełko kolano powinno być lekko zgięte w najniższym punkcie pedałowania.
- Aqua aerobik: Ćwiczenia w wodzie to świetna opcja dla osób z bólem kolan, ponieważ woda amortyzuje ruchy, zmniejszając obciążenie stawów, a jednocześnie stawia opór, wzmacniając mięśnie.
Wybierając te formy aktywności, dbasz o swoje kolana, jednocześnie ciesząc się korzyściami płynącymi z regularnego ruchu.
Jedz z głową dla zdrowych stawów: Twoja dieta w walce z bólem kolan
Często zapominamy, że to, co jemy, ma ogromny wpływ na nasze zdrowie, w tym na kondycję stawów. Dieta to nie tylko paliwo dla organizmu, ale także potężne narzędzie w walce ze stanami zapalnymi i procesami degeneracyjnymi. Jako Aleks Krajewski, zawsze podkreślam, że zdrowe kolana to nie tylko ćwiczenia, ale także świadome odżywianie. Odpowiednio skomponowana dieta może znacząco wspomóc leczenie bólu kolan i zapobiegać jego nawrotom. Zobacz, co powinno znaleźć się na Twoim talerzu, a czego lepiej unikać.
Dieta przeciwzapalna: Potęga kwasów omega-3, warzyw i owoców
Podstawą diety wspierającej zdrowe stawy jest dieta przeciwzapalna. Jej celem jest zmniejszenie ogólnoustrojowego stanu zapalnego, który często towarzyszy bólom stawów. Kluczowe składniki to:
- Kwasy omega-3: To prawdziwi bohaterowie w walce z zapaleniem. Znajdziesz je w tłustych rybach morskich, takich jak łosoś, makrela, sardynki, a także w oleju lnianym, nasionach chia i orzechach włoskich. Regularne spożycie omega-3 pomaga modulować odpowiedź zapalną organizmu.
- Antyoksydanty: Obficie występują w warzywach i owocach, zwłaszcza tych o intensywnych kolorach. Jagody, wiśnie, brokuły, szpinak, papryka to tylko niektóre z nich. Antyoksydanty neutralizują wolne rodniki, które przyczyniają się do uszkodzeń komórek i stanów zapalnych.
- Błonnik: Warzywa, owoce i pełnoziarniste produkty zbożowe dostarczają błonnika, który wspiera zdrowie jelit, a zdrowe jelita to mniejszy stan zapalny w całym organizmie.
Włączenie tych produktów do codziennej diety to prosty, ale skuteczny sposób na wsparcie Twoich stawów od środka.
Produkty, które szkodzą: Czego unikać, by nie nasilać stanu zapalnego?
Tak jak istnieją produkty, które wspierają zdrowie stawów, tak są i takie, które mogą nasilać stany zapalne i pogarszać dolegliwości bólowe. Jeśli cierpisz na ból kolan, warto ograniczyć lub całkowicie wyeliminować z diety:
- Cukry proste i produkty wysoko przetworzone: Słodycze, napoje słodzone, białe pieczywo, fast foody wszystkie te produkty prowadzą do gwałtownych skoków poziomu glukozy we krwi, co sprzyja powstawaniu stanów zapalnych.
- Tłuszcze trans i nadmiar kwasów omega-6: Tłuszcze trans (obecne w margarynach, gotowych wypiekach, smażonych potrawach) oraz nadmiar kwasów omega-6 (występujących w olejach roślinnych, takich jak słonecznikowy czy kukurydziany, jeśli ich proporcja do omega-3 jest zaburzona) mogą działać prozapalnie.
- Czerwone mięso i wędliny: Ich nadmierne spożycie również może przyczyniać się do nasilenia procesów zapalnych w organizmie.
Świadome unikanie tych produktów to ważny krok w kierunku zmniejszenia bólu i poprawy ogólnego stanu zdrowia stawów.
Przeczytaj również: Co na ból żołądka? Domowe sposoby, leki i sygnały alarmowe
Nawodnienie i suplementacja: Rola wody, kolagenu i witaminy C w zdrowiu chrząstki
Ostatnim, ale nie mniej ważnym elementem dbania o stawy jest odpowiednie nawodnienie i, w razie potrzeby, celowana suplementacja. Woda to podstawa chrząstka stawowa w dużej mierze składa się z wody, a jej niedobór może prowadzić do utraty elastyczności i szybszego zużycia. Pij co najmniej 2-2,5 litra wody dziennie.
Jeśli chodzi o suplementację, warto zwrócić uwagę na:
- Kolagen: To główne białko budulcowe chrząstki stawowej. Suplementacja kolagenem (zwłaszcza hydrolizowanym) może wspomagać regenerację chrząstki i poprawiać jej elastyczność.
- Witamina C: Jest niezbędna do syntezy kolagenu. Jej niedobór może osłabiać chrząstkę i inne tkanki łączne. Zadbaj o jej odpowiednią podaż z diety (cytrusy, papryka, natka pietruszki) lub w formie suplementu.
- Witamina D: Kluczowa dla zdrowia kości i gospodarki wapniowo-fosforanowej. Odpowiedni poziom witaminy D jest ważny dla utrzymania mocnych kości, które stanowią podporę dla stawów.
Pamiętaj, że suplementacja powinna być zawsze konsultowana z lekarzem lub dietetykiem, aby była bezpieczna i efektywna. Łącząc te elementy zdrową dietę, odpowiednie nawodnienie i świadomą suplementację stworzysz solidne podstawy dla zdrowych i sprawnych kolan na długie lata.