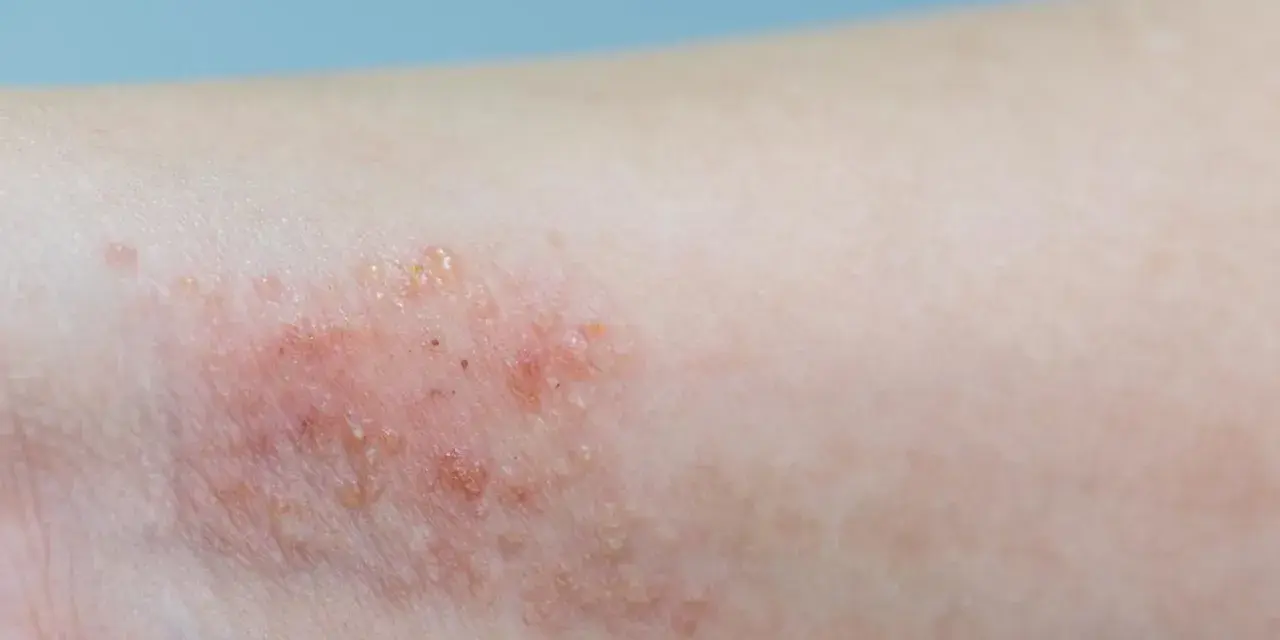
Atopowe zapalenie skóry (AZS) to przewlekła choroba, która potrafi znacząco wpłynąć na komfort życia, zarówno u dzieci, jak i dorosłych. Zrozumienie jej przyczyn jest absolutnie kluczowe dla skutecznego zarządzania objawami i poprawy codziennego funkcjonowania. Wierzę, że poznanie mechanizmów stojących za AZS to pierwszy krok do świadomej opieki i lepszej kontroli nad tą złożoną dolegliwością.
Atopowe zapalenie skóry: Zrozumienie przyczyn to pierwszy krok do lepszej kontroli
- AZS to przewlekła choroba skóry wynikająca z interakcji genów, środowiska i układu odpornościowego.
- Kluczowe przyczyny to genetyczne predyspozycje (mutacja genu filagryny), uszkodzona bariera naskórkowa oraz zaburzenia immunologiczne.
- Osłabiona bariera skóry ułatwia przenikanie alergenów i utratę wody, prowadząc do suchości i stanów zapalnych.
- Nadreaktywność układu odpornościowego (limfocyty Th2, IgE) wywołuje intensywny świąd i zapalenie.
- Wiele czynników zewnętrznych, takich jak alergeny, drażniące substancje, klimat czy stres, może zaostrzać objawy AZS.
Atopowe zapalenie skóry (AZS) to choroba, której złożoność często zaskakuje. Nie jest to pojedyncza dolegliwość o jednej, prostej przyczynie, lecz wynik skomplikowanej interakcji wielu czynników genetycznych, środowiskowych i immunologicznych. Ma charakter przewlekły i nawrotowy, co oznacza, że objawy mogą pojawiać się i ustępować, a pacjenci muszą nauczyć się z nią żyć. Co ciekawe, AZS najczęściej ujawnia się w bardzo wczesnym dzieciństwie; szacuje się, że około 45% przypadków rozpoczyna się przed 6. miesiącem życia, a aż 60% przed ukończeniem 1. roku życia. W Polsce dotyka to znaczną część populacji, bo według różnych danych, choruje na nią od 4,7% do 9,2% dzieci oraz od 0,9% do 1,4% dorosłych. Zrozumienie tej wieloczynnikowej natury jest fundamentem skutecznego leczenia i profilaktyki.
Genetyczne predyspozycje: Dziedzictwo atopii
Kiedy rozmawiam z pacjentami lub rodzicami dzieci z AZS, często pojawia się pytanie o dziedziczenie. I słusznie, bo genetyka odgrywa tu naprawdę kluczową rolę. Jeśli jedno z rodziców choruje na AZS, ryzyko, że dziecko również zachoruje, wynosi od 20% do 40%. Gdy oboje rodzice zmagają się z tą chorobą, prawdopodobieństwo to wzrasta drastycznie, osiągając nawet 60-80%. Warto jednak pamiętać, że jest to predyspozycja, a nie pewność. Geny tworzą podatny grunt, ale to, czy choroba się ujawni i w jakim nasileniu, zależy od wielu innych czynników.
Wśród genetycznych "winowajców" na szczególną uwagę zasługuje gen filagryny (FLG). Filagryna to białko, które jest niczym "cegła" w budowie naszego naskórka, kluczowe dla jego prawidłowej struktury i funkcji. Odpowiada za utrzymanie integralności bariery skórnej, wiązanie wody i ochronę przed czynnikami zewnętrznymi. Niestety, mutacja w genie FLG, którą stwierdza się u 20-30% pacjentów z AZS, prowadzi do niedoboru lub dysfunkcji tego białka. W efekcie bariera naskórkowa staje się osłabiona, "dziurawa". To z kolei prowadzi do nadmiernej przeznaskórkowej utraty wody (TEWL), co objawia się chroniczną suchością skóry, a także ułatwia przenikanie alergenów, drażniących substancji i drobnoustrojów do głębszych warstw skóry, wywołując stan zapalny.
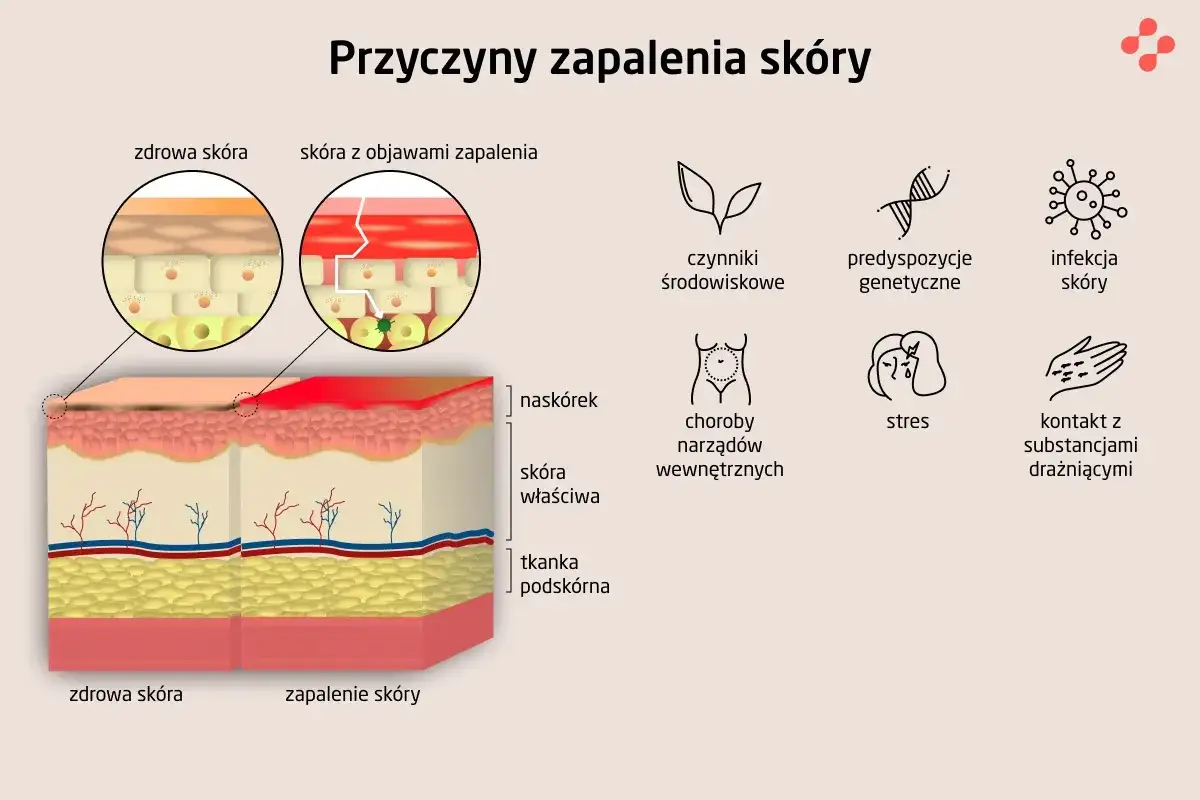
Dysfunkcja bariery naskórkowej: "Twierdza" w ruinie
Wyobraźmy sobie naszą skórę jako potężną twierdzę, która ma za zadanie chronić organizm przed atakami z zewnątrz i utratą cennych zasobów od wewnątrz. W przypadku atopowego zapalenia skóry ta twierdza niestety jest "w ruinie". Dysfunkcja bariery naskórkowej to jeden z centralnych elementów patogenezy AZS, a jej uszkodzenie jest zarówno przyczyną, jak i skutkiem toczącego się procesu chorobowego.
Skóra atopowa często przypomina mi "nieszczelny mur". Prawidłowa bariera naskórkowa składa się z komórek spiętych ze sobą niczym cegły, a przestrzeń między nimi wypełnia "cement" lipidowy, bogaty w ceramidy, cholesterol i wolne kwasy tłuszczowe. U osób z AZS obserwujemy niedobór ceramidów i innych lipidów w tym "cemencie" międzykomórkowym. To sprawia, że skóra staje się nieszczelna, sucha i bardziej podatna na uszkodzenia. Przez te "szczeliny" z łatwością przenikają alergeny, bakterie, wirusy i substancje drażniące, wywołując reakcję zapalną i nasilając objawy choroby.
Jednym z najbardziej odczuwalnych skutków uszkodzonej bariery jest przeznaskórkowa utrata wody (TEWL). To po prostu ucieczka wody z głębszych warstw skóry na zewnątrz. W zdrowej skórze proces ten jest kontrolowany, ale gdy bariera jest uszkodzona, woda paruje znacznie szybciej. To właśnie nadmierna TEWL jest główną przyczyną chronicznej suchości skóry, która jest tak charakterystyczna dla AZS. Sucha skóra jest swędząca, szorstka i bardziej podatna na podrażnienia, tworząc błędne koło.
W obliczu tak osłabionej bariery, rola emolientów staje się nieoceniona. To właśnie one są "zaprawą murarską", która pomaga odbudować i wzmocnić naszą "twierdzę". Emolienty dostarczają skórze brakujących lipidów, tworząc na jej powierzchni ochronny film. Dzięki temu zmniejszają przeznaskórkową utratę wody, nawilżają skórę i chronią ją przed szkodliwym działaniem czynników zewnętrznych. Regularne i prawidłowe stosowanie emolientów to podstawa codziennej pielęgnacji skóry atopowej i klucz do utrzymania jej w jak najlepszej kondycji.
Zaburzenia immunologiczne: Nadreaktywny system obronny
Poza genetyką i barierą skórną, trzecim filarem w patogenezie AZS są zaburzenia w funkcjonowaniu układu odpornościowego. W przypadku atopowego zapalenia skóry, nasz system obronny, zamiast działać jak precyzyjny strażnik, reaguje nadmiernie, a czasem wręcz "atakuje" własne ciało, interpretując nieszkodliwe substancje jako zagrożenie. To prowadzi do przewlekłego stanu zapalnego, który jest sednem tej choroby.
Kluczowymi graczami w tej nadmiernej reakcji są limfocyty Th2 oraz przeciwciała IgE. U pacjentów z AZS obserwuje się przewagę limfocytów Th2, które są odpowiedzialne za produkcję cytokin prozapalnych i stymulację komórek B do wytwarzania przeciwciał klasy IgE. Te przeciwciała, skierowane często przeciwko powszechnym alergenom (np. roztoczom kurzu domowego, pyłkom), wiążą się z komórkami tucznymi w skórze. Kiedy alergen ponownie zetknie się z IgE, dochodzi do uwolnienia silnych mediatorów zapalnych, takich jak histamina. To właśnie histamina jest odpowiedzialna za intensywny świąd, zaczerwienienie i obrzęk, które są tak uciążliwe dla osób z AZS.
W AZS bardzo często obserwujemy zjawisko, które nazywam "błędnym kołem świądu i drapania". Stan zapalny, wywołany przez nadreaktywny układ odpornościowy i uszkodzoną barierę, prowadzi do silnego świądu. Odruchowe drapanie, choć chwilowo przynosi ulgę, niestety mechanicznie uszkadza już i tak osłabioną barierę naskórkową. To otwiera drogę dla kolejnych alergenów i drobnoustrojów, nasilając stan zapalny, co z kolei wzmaga świąd. I tak cykl się zamyka, prowadząc do pogorszenia stanu skóry i trudności w przerwaniu tego błędnego koła.
Nie możemy zapominać o roli mikrobiomu skóry, czyli zbioru mikroorganizmów żyjących na jej powierzchni. U osób z AZS skład mikrobiomu jest często zaburzony obserwujemy zmniejszoną różnorodność gatunkową i nadmierną kolonizację przez niektóre bakterie, zwłaszcza Staphylococcus aureus (gronkowiec złocisty). Gronkowiec ten produkuje toksyny i enzymy, które dodatkowo uszkadzają barierę skórną i nasilają stan zapalny, przyczyniając się do zaostrzeń choroby. Dlatego dbanie o równowagę mikrobiomu jest kolejnym ważnym elementem w holistycznym podejściu do leczenia AZS.
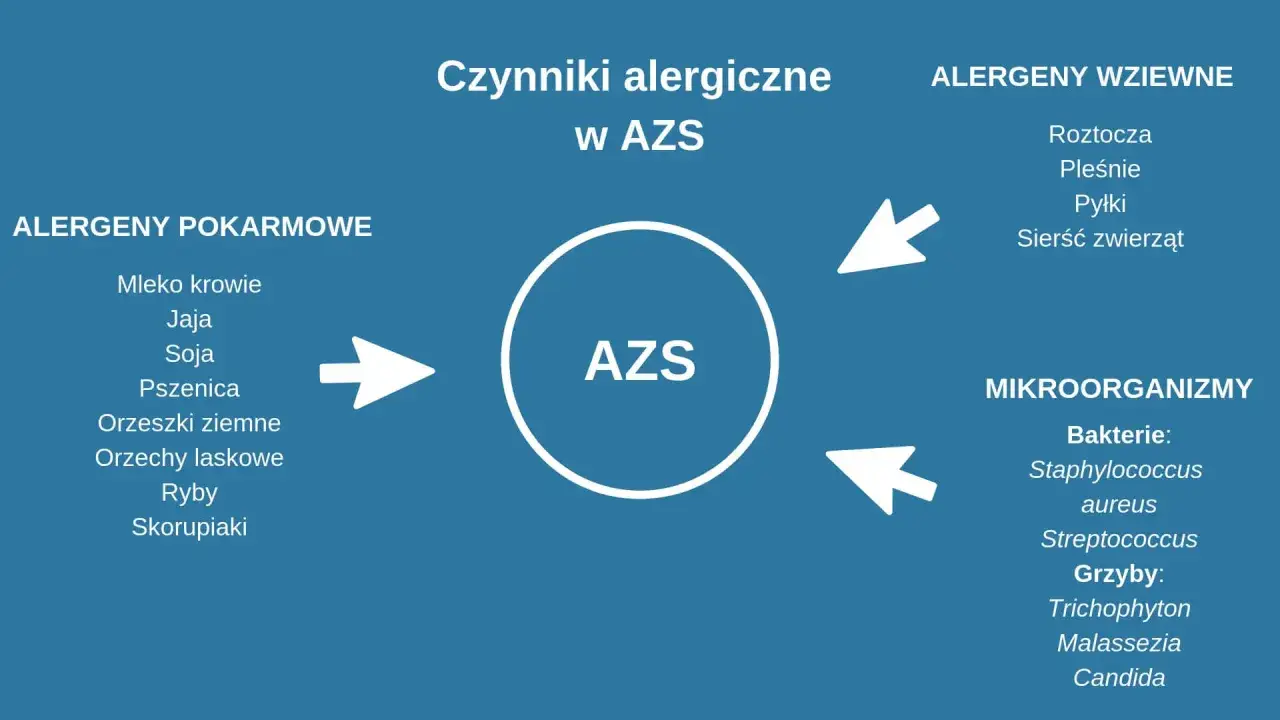
Czynniki zaostrzające: Codzienne wyzwalacze objawów
Oprócz wewnętrznych predyspozycji i mechanizmów, w AZS ogromną rolę odgrywają czynniki zewnętrzne, które niczym "dolewanie oliwy do ognia" mogą prowokować lub nasilać objawy. Zrozumienie tych codziennych wyzwalaczy jest kluczowe dla pacjentów i opiekunów, aby mogli świadomie unikać lub minimalizować ich wpływ na skórę.
Alergeny
Alergeny wziewne
W naszym otoczeniu czyhają "niewidzialni wrogowie" alergeny wziewne, które dla skóry atopowej są prawdziwym utrapieniem. Najczęściej spotykanymi prowokatorami zaostrzeń są roztocza kurzu domowego, które bytują w materacach, dywanach i tapicerowanych meblach. Należy również uważać na pyłki roślin, zwłaszcza w okresie pylenia, oraz na sierść i naskórek zwierząt domowych. Kontakt z tymi alergenami, nawet w niewielkich ilościach, może wywołać reakcję zapalną na skórze.
Alergeny pokarmowe
Choć rola alergenów pokarmowych w AZS jest złożona i indywidualna, mogą one prowokować zaostrzenia, szczególnie u małych dzieci. Do najczęściej uczulających produktów należą mleko krowie, jaja, orzeszki ziemne, soja, pszenica i ryby. Warto jednak podkreślić, że eliminacja pokarmów powinna odbywać się pod kontrolą lekarza i tylko w uzasadnionych przypadkach, po potwierdzeniu alergii, aby uniknąć niedoborów żywieniowych.
Substancje drażniące
Skóra atopowa jest niezwykle wrażliwa na wszelkie substancje drażniące, z którymi stykamy się na co dzień. Detergenty, mydła o silnym pH, płyny do kąpieli z SLS-ami to wszystko może naruszać i tak już osłabioną barierę naskórkową. Należy również zwracać uwagę na niektóre tkaniny; wełna i szorstkie poliestry często podrażniają skórę, wywołując swędzenie i zaczerwienienie. Zawsze rekomenduję wybieranie delikatnych, hipoalergicznych produktów do prania i pielęgnacji, a także noszenie przewiewnych ubrań z bawełny.
Czynniki środowiskowe i klimatyczne
Środowisko, w którym żyjemy, ma ogromny wpływ na stan skóry atopowej. Zanieczyszczenie powietrza, zwłaszcza w dużych miastach, może nasilać stany zapalne. Niska wilgotność powietrza, typowa dla ogrzewanych pomieszczeń zimą, prowadzi do nadmiernej suchości skóry. Z kolei wysoka temperatura i pot, zwłaszcza podczas wysiłku fizycznego, mogą działać drażniąco i wywoływać świąd. Nie bez powodu wielu pacjentów zauważa pogorszenie stanu skóry w sezonie jesiennym, kiedy zmieniają się warunki atmosferyczne i zaczynamy nosić cieplejsze ubrania.
Przeczytaj również: Krew utajona w kale: Czy to rak? Przyczyny i co robić
Stres psychiczny i emocje
Stres to potężny, choć często niedoceniany, wyzwalacz objawów atopii. Wiem z doświadczenia, że trudne emocje, napięcie czy przewlekły stres mogą znacząco zaostrzyć objawy AZS. Dzieje się tak, ponieważ stres wpływa na nasz układ nerwowy i odpornościowy, prowadząc do uwalniania mediatorów zapalnych i nasilenia świądu. To z kolei prowadzi do drapania i tworzenia się błędnego koła. Uczenie się technik radzenia sobie ze stresem, relaksacji czy nawet wsparcie psychologiczne, może być bardzo pomocne w zarządzaniu chorobą.